Bröstcancer
Synonymer i vidare bemärkelse
- Bröstcancer
- Mamma Ca
- Invasiv Ductal Mamma Ca
- Invasiv Lobular Mum Ca
- inflammatoriskt bröst ca
Engelsk: bröstcancer
Definition av bröstcancer
Bröstcancer (bröstcancer) är en ondartad tillväxt (ondartad tumör) hos kvinnliga eller manliga bröst.
Kräftan kan härstammas antingen från körtlarna i körtlarna (mjölkkanaler = duktalt karcinom) eller från vävnaden i körtlarna (lobular carcinoma).

Förekomst i befolkningen
Bröstcancer (Mamma-Ca) är den vanligaste maligna tumörsjukdomen hos kvinnor.
Varje år utvecklar cirka 50 000 kvinnor bröstcancer i industriländerna. Med andra ord betyder detta att nästan varje åtta till tionde kvinna i industrialiserade länder kommer att utveckla en sådan tumör i hennes liv.
Tiden för återfall av bröstcancer är vanligtvis omkring 40 års ålder. En annan tidpunkt då kvinnor i allt högre grad utvecklar bröstcancer är efter klimakteriet. Unga kvinnor i 20-årene kan emellertid också utveckla bröstcancer.
Runt 40 års ålder är bröstcancer den ledande dödsorsaken för kvinnor i industriländer.
Om man tittar på antalet nya fall av bröstcancer under några år, kommer man till slutsatsen att andelen kvinnor som utvecklar bröstcancer varje år ökar från år till år (ökande förekomst av bröstcancer).
I utvecklingsländerna är det dock mycket annorlunda. Bröstcancer är en sällsynthet där.
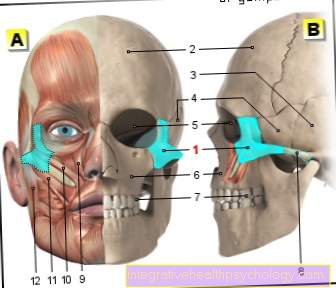
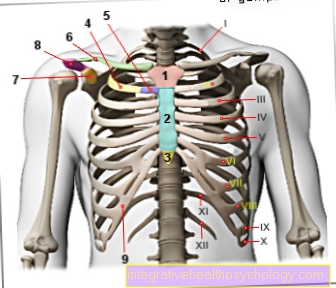
Illustration bröstcancer

Bröstcancer - Bröstcancer
(Malig tumör i bröstkörteln)
- Axillära lymfkörtlar -
Nodi lymphoidei axillares - Lymfkärl -
Vasa lymfatika - Mjölkledning -
Laktiferös kanal - Lobule av mjölkkörtlarna -
Lobuli glandulae mammariae - Fettvävnad -
Corpus adiposum mammae - Cancercell -
Cell med förändrat genetiskt material
(Muterad cell) - Kärnkropp -
Nucleus - Cellvägg
Bröstcancersymptom:
a - Förstorade lymfkörtlar
b - klump i bröstet
c - vätskeläckage
från bröstvårtan
d - hud gropar i bröstet
e - förändring i färg,
Storlek, form på bröstet
A - duktalt karcinom
(80%) - cancer i mjölkkanalen, utvecklad
som finns i cellerna i mjölkkanalerna
A1 - Pagets karcinom -
ett duktalt karcinom utvecklas
särskilt i bröstvårtans vävnad
B - Lobular carcinoma
(15%) - lobular cancer,
uppstår i bröstkörtelens lobuler
Du kan hitta en översikt över alla Dr-Gumpert-bilder på: medicinska illustrationer
Bröstcancer i bröstvårtan
Bröstcancer i bröstvårtan kallas också Pagets sjukdom. Denna cancer kan växa antingen lokalt eller invasivt. Till skillnad från klassisk bröstcancer visar Pagets sjukdom några karakteristiska symtom. Klåda, brännande och flagnande hudförändringar på bröstvårtan är typiska. Det kan också vara tillbakadragningar på bröstvårtan eller en blodig dissektion från bröstvårtan.
Vid den diagnostiska upparbetningen tas en liten vävnad bort med en stans och undersöks av patologen. Mammografi och sonografi utförs också. Bröstcancer på bröstvårtan liknar olika hudtumörer eller godartade hudförändringar som också kan förekomma i detta område. Om möjligt utförs behandlingen kirurgiskt, följt av systemisk terapi.
Läs mer om ämnet: Pagets sjukdom
Orsaker och riskfaktorer
Den exakta orsaken till utvecklingen av bröstcancer är fortfarande okänd. Hos cirka 5% av alla patienter med bröstcancer hittades emellertid en koppling mellan bröstcancer och en förändring i en gen (autosomal - recessivt ärvad genmutation).
Mer om orsakerna på: Orsaker till bröstcancer
Förändringen (mutationen) hos de drabbade är antingen på BRCA-1-genen (Bröst ca.ncer 1-gen = bröstcancergen 1) på kromosomer 17 eller BRAC - 2-genen (Bröst ca.ncer 2-gen = bröstcancer - gen 2) på kromosomer 13. Om en patient ärver en sådan förändring i en gen, har han en ökad risk att utveckla bröstcancer.
Om du har ytterligare intresse för det här ämnet, läs vår nästa artikel nedan: BRCA-mutation
Andra riskfaktorer som kan främja utvecklingen av bröstcancer är
- en tidig början av menstruationsperioden (menarche)
- såväl som sen början av klimakteriet (klimakteriet)
- inga barn (nulliparous)
- Kvinnor som födde sitt första barn efter 30 års ålder (sen Primipara)
Fråga andra riskfaktorer
- Övervikt (fetma)
- Äggstockscancer (äggstockscancer)
- Livmodercancer (endometrial cancer)
- Cancer i tjocktarmen och ändtarmen (tjocktarmscancer / kolorektal cancer)
Vissa godartade förändringar i bröstvävnaden (bindväv och / eller körtelvävnad) (mastopati grad 2 och 3) kan också vara en ökad risk för bröstcancer. Rökning ökar också risken för bröstcancer.
Vad är riskfaktorer?
När det gäller riskfaktorer görs en åtskillnad mellan hormonella, ärftliga och andra riskfaktorer. När det gäller hormonella riskfaktorer, ju längre den aktiva hormonperioden, desto högre är risken. Detta innebär att kvinnor med en tidig uppkomst av menstruationsblödning och sen början av klimakteriet har en ökad risk. Detta är också fallet med kvinnor med inga eller få graviditeter, samt när de tar hormonella preventivmedel under de senaste 5 åren eller hormonella preparat efter klimakteriet.
En av de ärftliga riskfaktorerna för bröstcancer är mutationen i BRCA-genen, bröstcancergenen. Det finns dock ett antal andra mutationer som är bland riskfaktorerna för att utveckla bröstcancer. Förutom dessa två stora grupper av riskfaktorer finns det andra faktorer som sammanfattas under andra riskfaktorer.
Dessa inkluderar till exempel ålderdom, hög täthet av bröstvävnad, låg fysisk aktivitet, brist på sömn, rökning eller typ 2-diabetes mellitus. En positiv bröstcancerhistoria är också en av riskfaktorerna för bröstcancer. En positiv medicinsk historia innebär en befintlig bröstcancer på den ena sidan eller en annan skada som ännu inte har degenererat.
Läs mer om detta på vår webbplats Bröstcancerrisk.
Vad är bröstcancergenen?
Bröstcancergenen är en mutation, dvs en förändring i den genetiska sammansättningen, i BRCA-generna. Det finns många andra gener som är förknippade med en högre risk för bröstcancer, men BRCA-genen är den bäst studerade. Mutationen ärvs som ett autosomalt dominerande drag. Detta innebär att om en förälder är en bärare av mutationen, har barn 50 procent risk att ärva denna mutation och därför en ökad risk för cancer.
Personer som bär en mutation i denna gen har en livslängd på cirka 60-75 procent för att utveckla bröstcancer och, beroende på den exakta mutationen, en 10-60 procent livstid risk för äggstockscancer. Typisk för bröstcancergenen är tidig ålder av början och tidtumörer förekommer oftare än i den normala populationen. Om man misstänker en mutation i BRCA-genen i familjen kan genetisk testning genomföras. Först testas en person som redan är sjuk och om resultatet är positivt kan den direkta familjen erbjudas genetisk testning. Bröstcancergenen finns också hos en fjärdedel av alla män med bröstcancer. Eftersom cancerrisken är så ökad ingår alla i riskzonen i ett intensifierat program för tidig upptäckt för att upptäcka tumörfynd så tidigt som möjligt.
Mer information om ämnet finns på: Är bröstcancer ärftligt?
Ålder
Ålder är en riskfaktor för bröstcancer.
Risken för att utveckla bröstcancer ökar med åldern och yngre kvinnor drabbas sällan. Majoriteten av kvinnorna utvecklar bara bröstcancer från 40 års ålder och särskilt från 50 års ålder. De flesta sjukdomar uppstår efter klimakteriet.
Medelåldern för uppkomsten av bröstcancer är 64 år.
Alla andra cancerformer visas i genomsnitt endast vid en äldre ålder. Risken för att utveckla bröstcancer ökar ytterligare om en sen tillväxt spurt inträffade under tonåren eller om klimakteriet (klimakterisk med efterföljande menopaus) inträffar sent.
Statistiskt sett är kvinnor som var över 30 år när deras första barn föddes också mer utsatta för bröstcancer.
Bröstcancer från rökning
Rökning är en viktig riskfaktor för bröstcancer. Studier har visat att kvinnor som röker har 17% högre andel bröstcancer. Hos starka kvinnor ökas till och med 21%. Det är också intressant att kvinnor som rökt mer än 5 år före sin första graviditet är särskilt utsatta. Detta har att göra med att bröstet inte helt differentierar förrän efter den första graviditeten och är mycket sårbart för skadliga influenser innan det.
Bröstcancer från alkohol
Konsumtion av alkohol är en riskfaktor för bröstcancer eller andra cancerformer. Alkohol är förmodligen den mest skadliga effekten om den konsumeras dagligen. Då är till och med små mängder alkohol (5-15 gram) tillräckliga för att ha skadliga effekter på bröstkörtelsvävnaden. Det är därför mycket effektivare att avstå från alkohol än att bara reducera dosen.
Bröstcancer och p-piller - finns det en koppling?
Att ta p-piller kan öka risken för bröstcancer. Detta beror på de hormoner som finns i p-piller. I en nyare studie visades det att risken för bröstcancer kan ökas med upp till tjugo procent om du för närvarande tar p-piller eller om du tog den upp till 5 år sedan. Risken ökar ju längre tid du tar p-piller. I absoluta termer betyder detta ytterligare 13 kvinnor av 100 000 som får bröstcancer, vilket kan omvandlas till 0,013%. Den ökade risken för bröstcancer bör alltid vägas mot de fördelar som p-piller medför.
D-vitamin och bröstcancer - vad är förhållandet?
Studier har visat att låga D-vitaminnivåer är förknippade med högre dödlighet av bröstcancer all orsak. Det är emellertid inte klart om avancerade cancerformer leder till en lägre D-vitaminnivå, dvs om det är konsekvensen av cancer eller orsaken till den allvarligare kursen. Hittills rekommenderas det dock inte att ta D-vitamintillskott som ett engångsbelopp, eftersom effekten av preparaten på sjukdomsförloppet ännu inte har undersökts tillräckligt.
Sjukdom uppkomst
Bröstcancer utvecklas från preliminära stadier under flera år. Ursprungligen förändras normala celler (differentierade celler) över tiden, de skiljer sig så att säga (odifferentierade celler). De kan då vanligtvis inte längre kontrolleras av kroppens regleringsmekanismer, utan fortsätter att växa och förändras oberoende. I slutändan förlorar cancercellerna sin ursprungliga funktion.
Det preliminära stadiet (precanceros) av bröstcancer i utsöndringskanalerna (invasivt duktalt bröstkarcinom) är ett så kallat ytkarcinom i mjölkkanalerna (duktalt karcinom in situ = DCIS). Det står för 90% av alla föregångare för bröstcancer. I detta ytkarcinom förändras cellerna redan, men växer inte in i vävnadens djup på ett förstörande sätt. Som namnet antyder växer därför ytkarcinom ytligt. De korsar en viss linje (källarmembran) som inte skiljer de ytliga cellerna från den omgivande vävnaden. Cancercellerna i ytkarcinomet sätter sig inte heller (metastasera) i andra organ. Cirka 20% av dessa ytkarcinom i mjölkkanalerna förekommer på båda sidor och på flera platser (flera).
Om ett sådant ytkarcinom växer (sprider sig) snabbare än det kan bildas kärl som kan försörja ytkarcinom med näringsämnen, kan vissa delar av tumören dö (nekros). Dessa döda delar kan förkalkas i den fortsatta kursen. Dessa förkalkningar kan detekteras i bröstcancervävnad med mammografi.
Destruktiva (destruktiva, invasiva) bröstcancer som penetrerar (infiltrerar) den omgivande vävnaden kan utvecklas från dessa ytkarcinom hos mjölkkanalerna, dvs det preliminära stadiet av bröstcancer i mjölkkanalerna. Detta händer vanligtvis på mindre än 10 år.
Det preliminära stadiet av bröstcancer i lobulerna (invasivt lobulärt bröstkarcinom) är också ett ytkarcinom (lobulärt karcinom in situ = LCIS). Detta sprids inte i kanalerna utan i vävnaden i lobulerna (lobulerna). Död vävnad är mindre vanligt än med ytkarcinom i mjölkkanalerna och därför är förkalkningar mindre vanliga. Cirka 30% av det förekommer på båda sidor och cirka 60% av det finns (lokaliserat) på flera platser (multicentriskt). Efter cirka 25 år kommer detta preliminära steg att utvecklas till bröstcancer i lobulerna.
Läs också våra sidor Bröstcancerstadier och Bröstcancer.
Bröstcancer i mjölkkanalerna är den vanligaste typen av bröstcancer följt av bröstcancer i lobulen. En annan sällsynt form av bröstcancer är mucinöst karcinom, även kallad gallsjukdom, som kan producera tjockt slem. Medullär karcinom och papillärkarcinom representerar också andra sällsynta former av bröstcancer, andra sällsynta former är tubulärt karcinom, adenoid-cystiskt karcinom och comedo-karcinom. Den senare är en ondartad tumör med döda celler (nekros) i mitten.
Så kallad inflammatorisk bröstcancer (inflammatorisk bröstcancer) har en speciell form. Det står för 1-4% av alla bröstcancer. Namnet kommer från det faktum att bröstet ser ut som om det finns inflammation. Koloniseringen av cancerceller i lymfsystemet (lymfatiosis carcinomatosa) i huden leder till överhettning och rodnad (erytem) i bröstet. Bröstet är också svullet. Huden har indragningar (orange hud). När det gäller ett bröst med denna typ av utseende måste det alltid klargöras om det är en inflammation eller bröstcancer.
Läs också vår artikel om detta Svullnad i bröstet.
Pagets karcinom (Pagets bröstsjukdom) är en speciell typ av bröstcancer. Vid denna typ av bröstcancer ansluts klumpen till bröstvårtan (bröstvårtan). Bröstvårtan är röd, flagnig och kliande
Vilka typer av bröstcancer finns det?
Det finns ett antal klassificeringar som strukturerar de olika typerna av bröstcancer. Till exempel kan du titta på histologi, dvs. vävnadssammansättningen, av cancer. En åtskillnad görs här mellan in situ-karcinom och invasiva karcinom. In situ-karcinom är en icke-invasivt växande tumör som ännu inte har passerat cellgränserna. I denna grupp fortsätter histologin att differentiera kanal från lobulärt karcinom på plats. När det gäller invasiva karcinom är de vanligaste karcinomen "av icke speciell typ" (NST), som inte kan tilldelas någon specifik typ.
Speciella former av bröstcancer är inflammatorisk bröstcancer (inflammatorisk bröstcancer) och Pagets sjukdom, en inflammatorisk tumör i bröstvårtan. Då kan du klassificera de olika typerna av bröstcancer enligt deras receptorstatus, vilket är relevant för terapibeslutet. Det mest kända är trippel negativ bröstcancer, som inte har några receptorer för antikroppar eller hormoner. Alla konstellationer av receptorer är indelade i olika grupper och, tillsammans med tumörens storlek och differentiering, härleds terapin härifrån.
Läs mer om ämnet: Vilka typer av bröstcancer finns det?
Vilka är tecknen på bröstcancer?
Bröstcancer är vanligtvis förknippad med symtom bara i ett avancerat skede. Den tidigaste formen av DCIS visar endast symtom hos cirka 20% av alla kvinnor. Det är möjligt att det finns fördjupningar i bröstet, som också kan bli röda. Du bör alltid vara uppmärksam på asymmetrier i huden och konturen i bröstet. Dessa kan vara ett tecken på lokala förändringar i bröstvävnaden. Ett tecken på att strukturerad cancerscreening bör upptäckas tidigt är lokal härdning av bröstet.
De är ofta suddiga, okänsliga för tryck och kan inte flyttas. Den vanligaste lokaliseringen är i de övre och yttre områdena i bröstet och nära armhålan. Som en del av cancerscreening palperas även lymfkörtlarna i armhålan, eftersom dessa kan förstoras till palpat vid avancerad bröstcancer. Den förskjutna tillväxten av bröstcancer kan orsaka att lymfkärlen blockeras och lymfödem utvecklas. Detta leder till vattentäthet i bröstet och kan resultera i hudförändringar som apelsinskal. Om bröstcancer är mycket avancerad kan det manifestera sig som en minskning av prestanda och viktminskning.
Läs mer om ämnet: Hur känner du igen bröstcancer?
Hur kan jag känna igen bröstcancer?
För att upptäcka bröstcancer tidigt bör du skanna ditt eget bröst regelbundet.
Det rekommenderas att känna bröst för klumpar och förändras ungefär en vecka efter menstruationen, under denna tid är bröstvävnaden mycket mjuk och lätt att undersöka. Armhålan bör också palperas för svullna lymfkörtlar. Det finns flera sätt att palpera bröstet. En gynekolog bör frågas om korrekt implementering. Som regel är de klumpar som upptäcktes under självundersökning godartade (särskilt hos unga kvinnor), men alla förändringar bör klargöras av en läkare.
En brösttumör finns i mer än hälften av fallen i det övre yttre kvartalet av bröstet, varför detta område också bör uppmärksammas vid självundersökning. Bröstcancer är emellertid inte alltid lätt att upptäcka vid självundersökning.
Dessutom bör varje kvinna ha en tidig diagnosundersökning av en gynekolog en gång om året. Fysisk undersökning och regelbundna medicinska checkar spelar en viktig roll i den tidiga upptäckten av bröstcancer. Kvinnor mellan 50 och 69 år har möjlighet att genomföra mammografiscreening (röntgenstråle) vartannat år. Före 50 års ålder förekommer endast cirka 20 procent av alla brösttumörer, varför endast högriskpatienter före 50 års ålder ska få regelbunden screening av mammografi.
Ett annat viktigt sätt att upptäcka en brösttumör i ett tidigt skede är, förutom självundersökning och mammografiscreening, en ultraljudundersökning (sonography) även om en klump upptäcktes under palpationsundersökningen utförs alltid en ultraljudundersökning. Till exempel kan det differentieras om det är en godartad cyste i bröstet (hål fylld med vätska) eller ett fibroadenom (frekvent godartad ny vävnadsbildning i det kvinnliga bröstet).
Vissa former av brösttumörer kan diagnostiseras med ultraljudundersökningen, i oklara fall används man för att vara säker Bröstbiopsi (tar ett vävnadsprov) tas och undersöktes.
I princip är det lämpligt att konsultera en läkare för varje förändring som uppfattas i bröstet.
Förändringar som indikerar bröstcancer kan inkludera:
- nodulära taktila fynd,
- nyligen dök utdrag och utbuktningar i bröstet,
- Utsläpp från bröstvårtan
- en tillbakadragning av bröstvårtan.
Bröstcancer kan upptäckas tidigt eller uteslutas genom ytterligare undersökningar.
Läs även vår sida Upptäcka bröstcancer, Pus från bröstvårtan
Är bröstsmärtan en indikator på bröstcancer?
Bröstcancer orsakar inte smärta eller annat obehag i de tidiga stadierna.
Cyklisk bröstsmärta, som uppträder regelbundet i samband med menstruationscykeln och försvinner vanligtvis i början av din period, beror i de flesta fall på hormonfluktuationer och är därför inte orsak till oro och är inte ett tecken på bröstcancer.
I senare stadier kan bröstcancer ibland orsaka smärta, som i de flesta fall förekommer ensidigt i ett bröst och inte är relaterat till menstruationscykeln.
Var ligger bröstcancer?
Bröstcancer är oftast belägen i den övre, yttre kvadranten och kan sträcka sig så långt som till lymfatiska dräneringsvägarna i armhålan. Anledningen till detta är att den största körtelvolymen är närvarande vid denna tidpunkt. Teoretiskt kan bröstcancer också lokaliseras någon annanstans i bröstet.
symtom
Ofta upptäcks inte bröstcancer av viss obehag eller smärta. De flesta bröstcancer diagnostiseras när den berörda personen eller gynekologen känner en klump under kontrollen.
Det finns dock några tecken som åtminstone behöver klargöras om det kan vara bröstcancer.
Dessa inkluderar exempelvis härdning av bröstet eller brösthuden samt smärta, tryck eller en känsla av spänning i bröstet.
För övrigt:
- Tillbakadragande av brösthuden
- Inflammation i bröstet eller brösthuden
- Klåda runt nippelområdet
- Förändringar i bröstvårtan
eller - Vätska läcker från bröstvårtan (särskilt blodig utsöndring)
Liksom med alla cancer kan bröstcancer också ha allmänna symtom som en allmän känsla av svaghet, aptitlöshet, viktminskning (oavsiktligt på kort tid) eller nattsvettningar, men ett eller flera av dessa symtom behöver inte nödvändigtvis orsakas av bröstcancer . De kan också utlösas av andra sjukdomar.
I mer avancerade stadier känns bröstcancer ibland bara när dottertumörer (metastaser) har spridit sig till lymfkörtlar eller andra organ.
Läs mer om detta: Lymfkörtel involvering i bröstcancer
Beroende på platsen för tumöruppsättningen (metastaser) kan symptom såsom en påtaglig förtjockad lymfkört i armhålan, andnöd eller andningssvårigheter, bensmärta, men också huvudvärk, nedsatt medvetande och försämrad känslighet.
Dessa klagomål orsakas inte uteslutande av cancer och kan också uppstå vid andra sjukdomar eller i vissa fall hos friska människor.
Läs mer om detta på vår webbplats Symtom på bröstcancer.
Bröstcancer smärta
Bröstsmärta är mycket vanligt, nästan alla kvinnor som upplever bröstsmärta, särskilt under andra halvan av cykeln. Dessa smärta blir vanligtvis bättre eller försvinner när början av din period.
Dessa klagomål är ofarliga och orsakas av hormoner.
Bröstcancer orsakar inte obehag eller smärta, särskilt i sina tidiga stadier. Emellertid kan symtom som smärta, tryck eller täthet i bröstet uppstå vid bröstcancer.
Eftersom dessa bröstcancersymtom också kan indikera andra sjukdomar (t.ex. vätskefyllda cyster i bröstet), är det alltid tillrådligt att få symptomen klargjorda av en gynekolog för att ta reda på den faktiska orsaken.
Läs mer om här Tecken på bröstcancer.
Ryggont
Om ryggsmärta uppstår som endast kan kopplas till bröstcancer måste misstanken om benmetastaser övervägas. Naturligtvis kan ryggsmärta ha många andra orsaker, men om du är känd för att ha bröstcancer, bör en metastas uteslutas så långt som möjligt.
metastaser
I de avancerade stadierna av bröstcancer kan tumörer spridas (metastaser) till andra organ, till exempel i benen.
Enskilda bröstcancerceller migrerar till andra vävnader eller organ via blod- eller lymfflödet. Hittills är det inte vettigt att söka efter dessa enskilda celler med sofistikerade metoder, eftersom många av dem försvinner som ett resultat av adjuvanshormon eller kemoterapi.
Trots det kan vissa av dessa bröstcancerceller förr eller senare växa till metastaser, oftast:
- i benen
- lungorna
- lymfkörtlarna ovanför benbenet
- levern
- av huden
eller - i hjärnan
Dessa metastaser kan fortfarande upptäckas årtionden efter en initialt framgångsrik behandling av bröstcancer. För närvarande är det inte alltid möjligt att uppnå ett permanent botemedel när metastas uppstår i bröstcancer.
Det nuvarande syftet med behandlingen är att kontrollera sjukdomen så länge som möjligt, lindra symtomen och upprätthålla livskvaliteten för de drabbade. Beroende på var metastaser har bildats kan sjukdomsförloppet variera kraftigt.
Flera faktorer spelar en roll i behandlingen, såsom de biologiska egenskaperna hos tumören, ålder, hormonell situation, allmän hälsa och de drabbade önskningarna.
Vid behandling av metastaser beaktas läkemedel främst eftersom de har en systemisk effekt (påverkar hela kroppen).
Hormon och kemoterapier finns tillgängliga och bisfosfonater för benmetastaser. I vissa fall kan metastaser också användas eller bestrålas.
Läs mer information om detta ämne nedan Metastaser i bröstcancer.
Benmetastaser
Benmetastaser i bröstcancer finns oftast i ryggraden, bäckenet eller långa rörformade benen, såsom lårbenet. Du kan märka smärta i området eller plötsliga frakturer utan trauma. Benmetastaser stabiliseras antingen genom operation eller så kan de bestrålas. Bestrålningen kan både leda till att benämnet blir mer stabilt igen och också lindrar smärtan. Vilken terapimetod som används måste alltid avgöras i det enskilda fallet.
Metastaser i levern
Metastaser i levern är inte atypiska för avancerad bröstcancer och förekommer ofta inom tre år efter den första diagnosen. Typiska symtom kan inkludera gulning av huden eller en påtaglig utvidgning av levern. Så länge de kan avgränsas lokalt och ännu inte har vuxit runt större fartyg, kan de drivas och tas bort. Det är viktigt att metastaserna tas bort i sin helhet och att inga rester kvarstår.
Metastaser i hjärnan
Metastaser i hjärnan kan manifestera sig i form av förlamning, andra misslyckanden eller personförändringar. Detta beror mycket på hur stor metastasen är och var i hjärnan den är belägen. Om det bara finns en enda metastas, skulle man försöka ta bort den med en operation och sedan bestråla regionen. Bestrålning av hela hjärnan beaktas om det finns två eller flera metastaser. Utöver denna specifika terapi bör systemisk kemoterapi, immun- och hormonbehandling också användas.
Vad betyder lymfkörtel involvering?
Lymfkörtelinfektion betyder i allmänhet att tumörceller har ackumulerats i lymfkörtlarna. Det betyder också att det inte längre är fråga om lokal tumörtillväxt, utan att tumören redan har uppnått systemisk spridning. Tumörcellerna transporteras till de närmaste lymfkörtlarna via de lymfatiska dräneringsvägarna i bröstet. När det gäller bröstet är det dessa lymfkörtlar i armhålan. Lymfkörtel involvering spelar också en viktig prognostisk roll i bröstcancer.
Läs mer om ämnet: Lymfkörtel involvering i bröstcancer
Det beror på om lymfkörtlarna påverkas och hur många. Dessutom har lymfkörtel involvering påverkan på terapin. Om du misstänker att sentinelymfkörtlarna påverkas innan operationen måste de tas bort och patologiskt undersökas under operationen. Sentinel-lymfkörtlarna är de lymfkörtlar som attackeras först när tumören sprider sig. Om de sentinella lymfkörtlarna inte infekteras av tumörceller kan de återstående lymfkörtlarna förbli i kroppen. Vid en attack tas minst 10 lymfkörtlar bort från armhålan.
Diagnostik av bröstcancer
De flesta kvinnor (cirka 75% av alla kvinnor med bröstcancer) märker en klump i brösten själva som det första tecknet på bröstcancer och besöker (konsultera) sin gynekolog. Hos andra patienter upptäcks bröstcancer, till exempel under en förebyggande undersökning.
Den behandlande läkaren måste först ta reda på patientens symtom och riskfaktorer (anamnes). Båda brösten måste då ses (inspekterats) och skannade efter möjliga noder (palperas) bli. Om läkaren finner något onormalt utförs en mammografi och / eller mammografi-ultraljud av bröstet.
Mammografi är en speciell typ av röntgen från bröstet. Det utförs under cancerscreening eller när man misstänker bröstcancer. Påtagliga kluster av celler i bröstet kan lätt identifieras.
Mammosonografi är en speciell typ av ultraljudsundersökning (sonografi) i bröstet. Det görs vanligtvis utöver mammografi.
Magnetresonansavbildning (MRI) i bröstet (bröst MRI) används sällan som en undersökningsmetod, eftersom denna metod saknar 60-70% av alla cancerprekursorer, till exempel. Emellertid kan magnetisk resonansavbildning av bröstet vara användbart för att skilja en tumör från en ärrförändring i bröstet. Magnetresonansavbildning av bröstet är också en bra undersökning för att upptäcka bröstcancer om cancerceller finns i lymfkörtlar i armhålan, men ingen tumör i brösten är synlig i mammografi eller mammografi.
Läs också vårt ämne: MR för bröstcancer
För en mer detaljerad undersökning av en tumör kan ett vävnadsprov (biopsi) tas från tumören med hjälp av en speciell nål (minimalt invasiv fin nålsträning). Detta vävnadsprov kan användas för att identifiera vilken typ av tumör det är och om det är malignt eller godartat (godartat). Om tumören är ondartad kan ett uttalande också göras om vilken typ av bröstcancer som finns.
Läs mer om här Vävnadsprover i bröstcancer.
Om en ondartad tumör har erkänts med hjälp av ovannämnda undersökningar är det vettigt att undersöka andra organ där cancern nöjer sig med cancer (screening). Detta görs genom att ta en röntgenstråle av bröstet (Bröstkorgsröntgen), en ultraljudsundersökning av levern (leversonografi), en gynekologisk undersökning och en benskintigrafi.
Läs mer om ämnet: Röntgen av bröstet (röntgen av bröstet)
En benscintigrafi är en avbildningsprocedur som används för att visualisera tumörer eller inflammation med kärnmedicinska metoder. Mer exakt betyder detta att ett visst ämne, i vilket så kallade radionukleotider finns, injiceras i ett kärl från patienten. I ett benscintigram ackumuleras dessa radionukleotider specifikt i benet, specifikt direkt i cancer eller inflammatoriska celler. De avger bundna gammastrålar som kan mätas med en speciell kamera (gammakamera) och omvandlas till en bild. Om patienten nu har cancerceller i benet som har spridit sig från bröstcancer kan detta erkännas med hjälp av en sådan scintigrafisk bild.
Läs även vår sida Screening av bröstcancer.
Mammografi
Mammografi är en procedur som fungerar med röntgenstrålar och kan avslöja mikroförkalkningar i bröstet. Det är en del av programmet för screening av bröstcancer. Från 50 års ålder rekommenderas varje kvinna att ha mammogram vartannat år. Dessutom används mammografi hos kvinnor över 40 för att klargöra onormala påtagliga fynd.
Läs mer om ämnet: Mammografi
Hur känner du bröstcancer?
En viktig del av den tidiga upptäckten av bröstcancer är patientens instruktion att palpera bröstet oberoende. Innan du börjar känna kan du också titta på brösten på samma sida. Nya asymmetrier indikerar förändringar i vävnaden. Så du tittar på intryck, utbuktningar eller förändringar i huden. Dessutom tittar du också på bröstvårtorna, eftersom det också finns bröstcancer här.
Palpationsundersökningen utförs en gång med armarna hängande och sedan med upparmade armar. Du bör vara försiktig med att känna alla områden i bröstet. Det här fungerar bäst om du delar upp bröstet i fyra kvadranter och arbetar på varje kvadrant efter varandra. Palpationsundersökningen utförs alltid med två händer. Den ena handen känns och den andra fungerar som en distans. Det är viktigt att alltid skanna båda brösten sida vid sida. Förutom bröstet bör de viktigaste lymfkörtregionerna palperas. Detta inkluderar armhålorna och områdena ovan och under benbenet. Här uppmärksammar du förstorade lymfkörtlar, som kan palperas sfäriskt.
Läs mer om ämnet: Hur kan du känna bröstcancer?
Vad är bröstcancerscreening?
Screening av bröstcancer inkluderar strukturerade och regelbundna förebyggande undersökningar som syftar till att upptäcka de tidiga stadierna av bröstcancer. Hos kvinnor utan riskfaktorer börjar screeningprogrammet för bröstcancer vid 30 års ålder. Många gynekologer utför emellertid också en palpationsundersökning av bröstet som en del av den gynekologiska undersökningen och instruerar patienterna att självundersöka. Från 50 års ålder till 69 års ålder är ett tvåårigt mammogram en del av den tidiga upptäckten, förutom palpationsundersökningen. Sonografi eller en MRI av bröstet används endast för speciella frågor och är inte standard.
Om det finns en ärftlig bröstcancer i familjen, genomförs ett intensifierat program för tidig upptäckt. Som regel börjar du med de årliga palpationsundersökningarna från 25 års ålder och mammografin från 40 års ålder. Det finns också familjekonstellationer där mammografi kan indikeras från 30 års ålder. Särskilt i denna grupp av patienter är det också att från 25 års ålder, förutom palpationsundersökningen, utförs en sonografi och en MRI årligen. Det finns för närvarande ingen screening av bröstcancer för män. Strukturerade tidiga undersökningar kan vara användbara för personer i riskzonen.
Läs mer om ämnet: Screening av bröstcancer
Bröstcancer hos män
Bröstcancer hos män är överlägset inte lika vanligt som hos kvinnor. I Tyskland utvecklar 1,5 av 100 000 män bröstcancer varje år. Detta innebär att varje 800: e man i Tyskland kommer att utveckla bröstcancer under sitt liv. Bröstcancer hos män är genetiskt disponerat i 25% av fallen, men fetma och strålning till bröstväggen kan också öka risken för bröstcancer hos män. Diagnosen är baserad på schema för kvinnlig bröstcancer.
Det kommer att finnas en konsultation med en läkare, en fysisk undersökning samt mammografi och sonografi. Eftersom bröstcancer hos män ofta har en ärftlig orsak, bör genetisk rådgivning också erbjudas för att identifiera andra människor i riskzonen. Som regel utförs en mastektomi som kirurgisk behandling och sentinelymfkörtlarna tas bort och undersöks, som är fallet med kvinnor. Vid större tumörer (> 2 cm), lymfkörtel involvering eller negativ hormonreceptorstatus utförs alltid bestrålning hos män. Operationen följs av adjuvant systemterapi. Rekommendationerna för kemoterapi och immunterapi är identiska med de för kvinnor. Ofta är manlig bröstcancer också positiv för hormonreceptorn. I detta fall ges tamoxifen i 5 år som hos kvinnor. Aromatashämmare är ganska atypiska för män.
Bröstcancer är den vanligaste typen av cancer hos kvinnor, varför män, rent rent statistiskt, har en mycket lägre risk än kvinnor för att utveckla bröstcancer. Eftersom bröstcancer är en typisk sjukdom hos kvinnor upptäcks denna typ av tumör ofta sent hos män.
För de flesta män är det svårt att ta reda på exakt vad som orsakade bröstcancer i efterhand. Hittills är bara några få faktorer kända som ökar risken för bröstcancer hos män. Dessa inkluderar till exempel så kallade bröstcancergener. Det finns några ärftliga eller spontant förekommande genetiska förändringar som ökar risken för bröstcancer hos både kvinnor och män (t.ex. BRCA-gener, bröstcancergener). Dessa genetiska förändringar finns bara hos ett fåtal personer som drabbats. Hormonella faktorer spelar också en roll i utvecklingen av bröstcancer. Män (som kvinnor) producerar också könshormonet östrogen, men vanligtvis i mycket mindre mängder än kvinnor.
Högre östrogennivåer förekommer till exempel hos personer som är mycket överviktiga eller har leversjukdomar som cirrhos eller krympning.
Misstänkt för att öka risken för bröstcancer finns det också hormoner för att öka prestandan, till exempel de som tas av kroppsbyggare under en lång tid.
Män som har det som kallas Klinefelters syndrom (en eller flera extra kvinnliga X-kromosomer) har en liknande hög risk för bröstcancer som kvinnor.
Bröstcancer hos män märks genom påtagliga klumpar. Vätskeutsöndringar från bröstvårtan, små inflammationer eller sår eller ett tillbakadragande av brösthuden eller bröstvårtan betraktas dock också som varningssignaler för bröstcancer.
Ultraljud och mammogram (röntgenstrålning) används också hos män, men är inte lika användbara som hos kvinnor.
Diagnosen av bröstcancer ställs genom en biopsi (vävnadsprov) som tas från bröstet och undersöks. Behandlingen av bröstcancer för män skiljer sig också lite från den för kvinnor.
Områden som misstänks vara tumörer såväl som angränsande lymfkörtlar från armhålan tas bort kirurgiskt. Ibland krävs stödjande åtgärder efter operationen för att förstöra tumörceller som kan ha varit kvar i kroppen (t.ex. strålbehandling av bröstväggen, kemoterapi). Antihormonterapi indikeras ofta hos män, eftersom tumören växer på ett östrogenberoende sätt.
För mer information se även: Bröstcancer hos män
Vilka är symptomen på bröstcancer hos män?
Även hos män är smärtfritt klump i bröstområdet ett tecken på bröstcancer. Vidare, med vitaktig utflöde från bröstvårtan, förändringar och tillbakadragande av bröstvårtan, samt sår i bröstet för malig förändring.
I de tidiga stadierna finns det inga allmänna symtom, senare kan det vara allmän utmattning och minskad prestanda. Metastaser, spridning av tumören i kroppen, kan också leda till specifika symtom, beroende på var de förekommer. Skelettsmärta på benmetastaser och svullnad i armen vid lymfkörtelmetastaser i armhålregionen kan uppstå.
Läs mer om detta på: Hur känner du igen bröstcancer hos män?
Behandling av bröstcancer
Tumörmarkörer
Två tumörreceptorer spelar en viktig roll i bröstcancer. Bestämningen av dessa receptorer, eller markörer, är av stor betydelse för terapi och även för prognos. Å ena sidan bestämmer du HER2-receptorn. En positiv receptorstatus är initialt förknippad med en dålig prognos, eftersom tumörerna vanligtvis är mer aggressiva.
Dessa tumörer kan emellertid behandlas mycket bra med antikroppar. För det andra bestäms hormonreceptorns status rutinmässigt. Andra tumörmarkörer, som bestäms exempelvis vid cancer i tjocktarmen eller bukspottkörteln, är vanligtvis användbara vid bröstcancer. Tumörmarkören CA 15-3 kan bestämmas vid avancerad bröstcancer. Det kan dock inte användas för att upptäcka metastaser, utan bara för att kontrollera terapiförloppet.
kirurgi
Operationen i behandlingen av bröstcancer utgör en central pelare i terapin. Så länge inga metastaser kan upptäckas, är en operation avsedd för varje patient. Bröstcancer kan behandlas med två olika kirurgiska metoder. Antingen utförs en bröstbesparande operation (BET, bröstbesparande terapi) eller så avlägsnas bröstet som en del av en mastektomi. Vilken procedur som används beror på tumörens omfattning och placering.
Mastektomin är den äldre av de två metoderna. Under operationen avlägsnas hela bröstet (körtelvävnad och hud) och vid behov den underliggande pectoralmuskeln. En bröstförstoring med ett bröstimplantat kan äga rum med ett visst intervall efter operationen eller strålningen. Den nyare BET tar bort vävnaden med tumören och en liten bit hud.
Resten av körtelvävnaden och huden finns kvar. BET genomförs nu hos cirka 70% av alla patienter och innebär oundvikligen bestrålning av den återstående vävnaden. Varje operation inkluderar vanligtvis avlägsnande av lymfkörtlar från armhålan. Hur många lymfkörtlar som behöver tas bort beror på om det finns tumörceller eller inte.
Läs också artikeln om ämnet: Kirurgi för bröstcancer
kemoterapi
Kemoterapi (kort: kemo) är av stor betydelse vid behandling av bröstcancer.
Inte varje form av bröstcancer kan och måste behandlas med kemoterapi, det måste finnas ett tydligt skäl till det.
Varje bröstcancer måste behandlas på olika sätt och varje gång en individuellt anpassad och noggrant utvald terapi måste genomföras. Med kemoterapi som en del av behandlingsplanen för bröstcancer, beroende på fasen av sjukdomen där kemoteringen utförs, görs en åtskillnad mellan:
- primär (neoadjuvant)
- adjuvans
eller - palliativ terapi.
Primär kemoterapi utförs vanligtvis före operation, vilket kan vara särskilt viktigt om till exempel operation inte är möjlig, om tumören är för stor eller inflammerad. Merparten av tiden genomförs sedan kirurgisk behandling för att slutligen ta bort tumören. Man talar om adjuvansbehandling när kemoterapi utförs efter en operation och det inte finns några tumöravlagringar i andra organ (metastaser). Om tumöruppsättningar redan har bevisats kan kemoterapi också vara användbart; detta kallas sedan palliativ terapi.
Denna palliativa kemo kan vara användbar för att behandla symtom som smärta orsakade av metastaser, andnöd eller hudsymtom.Kemoterapi läkemedel) Många faktorer måste beaktas, såsom organfunktioner (särskilt hjärta och benmärg), tumöruppsättningar, symtom och mycket mer. Eftersom många olika kemoterapeutiska medel är godkända för behandling av bröstcancer i Tyskland, kan en individuell och optimal terapi uppnås.
Läs mer om ämnet: Kemoterapi för bröstcancer
Här kan du också ta reda på allmänheten Terapi för bröstcancer och den Bestrålning för bröstcancer att informera.
Bestrålning
Efter varje bröstbesparande operation bestrålas den återstående bröstvävnaden och eventuellt också armhålan på sidan. Detta är för att förhindra att en andra tumör bildas lokalt. Hittills har bestrålning endast hänvisats till i sällsynta fall, t.ex. hos äldre patienter med en viss tumörkonstellation. Efter fullständigt bröstavlägsnande initieras återbestrålning endast i avancerade tumörer eller om inte alla tumörvävnad skulle kunna tas bort. Men den individuella indikationen för bestrålning måste göras av det behandlande teamet av läkare och allmänna uttalanden kan inte göras här.
Bestrålning av lymfdreneringsvägarna i armhålan är också möjlig efter kirurgiskt avlägsnande av lymfkörtlarna. Detta sägs förbättra den övergripande överlevnaden. I likhet med strålning efter mastektomi måste beslutet att bestråla den lymfatiska dräneringsvägen fattas av ett tvärvetenskapligt team. Så kallad boost-strålning kan fortfarande utföras hos unga patienter. Här bestrålas den tidigare tumörbädden med en högre dos efter operationen för att minska risken för återfall. Dessutom kan inoperabla tumörer också bestrålas med syftet att reducera tumörmassan i en sådan grad att en operation är möjlig.
Läs mer om ämnet: Bestrålning för bröstcancer
Hormonbehandling
Hormonterapi, eller antihormonterapi, utförs på hormonreceptorpositiva tumörer. Hormonreceptor positivt betyder att tumören har receptorer för östrogen eller progesteron. Det utförs vanligtvis efter operationen och även efter någon kemoterapi. Generellt sett bör hormonbehandling utföras i minst 5 år. En längre administration av preparaten kan sedan vägas mot den individuella risken för återfall. Eftersom hormonterapi har betydande biverkningar avbryter många terapin före fem års ålder, vilket ökar risken för dödsfall.
Vilket preparat som används för hormonbehandling beror på om kvinnan fortfarande är före klimakteriet eller redan är i klimakteriet. Tamoxifen ordineras vanligtvis till yngre kvinnor som ännu inte har gått in i klimakteriet. Det blockerar tumörens östrogenreceptorer och minskar produktionen av hormoner från äggstockarna. Detta innebär att tumören inte kan få några tillväxtsignaler från östrogen. Vanliga biverkningar av denna terapi är värmevallningar, illamående och utslag. Hos kvinnor som redan är i klimakteriet ges aromatashämmare som hormonbehandling. Det hämmar också bildningen av östrogen, som inte längre kan ha en stimulerande effekt på bröstet eller på några återstående bröstcancerceller. Biverkningarna liknar tamoxifen.
Läs mer om ämnet: Hormonterapi för bröstcancer
Antikroppsterapi
Antikroppsterapi används för HER2-receptor positiv bröstcancer. Antikroppen blockerar HER2-receptorerna på tumören, vilket innebär att tumören inte längre kan ta emot tillväxtsignaler via denna receptor. Terapin utförs parallellt med kemoterapi och varar i 1 år. Den vanligaste aktiva ingrediensen kallas trastuzumab och ges som en infusion var en till tre veckor. Den huvudsakliga biverkningen av antikroppen är skador på hjärtat. Därför måste en hjärtundersökning utföras var tredje månad under behandlingen.
Eftervård
Behandlingen av bröstcancer består av flera former av terapi. En viktig komponent är operationssalen med möjlig omstrålning och systemisk behandling som kemoterapi, immunterapi eller hormonbehandling. Beroende på fynd och tumörens konstellation kan kemoterapi och immunterapi också påbörjas före operationen. Uppföljningsbehandlingen efter operationen består sedan av den så kallade adjuvansystemterapin, i vilken den preoperativa medicinen fortsätter och hormonbehandling kan tillsättas.
Om hormonbehandling indikeras (med positiv receptorstatus) kommer den att genomföras i minst 5 år. Behandling efter mastektomi, dvs avlägsnande av bröst, inkluderar vanligtvis bröstrekonstruktion. Egna vävnader eller implantat kan användas här. När den primära behandlingen är klar går du automatiskt vidare till uppföljning. Detta bör löpa under 10 år så att återfall kan upptäckas och behandlas i ett tidigt skede. Uppföljningsvård inkluderar regelbundna fysiska undersökningar och samråd med en läkare, samt årliga mammogram av återstående bröstvävnad.
Läs mer om ämnet: Uppföljning efter bröstcancer
När är en mastektomi nödvändig?
Bröstbesparande terapi försöks alltid när det är möjligt. Vissa tumörer växer emellertid så ofördelaktigt att en sådan operation inte är möjlig. Detta är till exempel fallet med många stora tumörer som har infiltrerat in i huden. Eftersom man i sådana fall inte alltid kan vara säker på att hela tumören har tagits bort eller om det återstående hudskiktet inte är tillräckligt för en underhållsterapi, skulle man hellre sikta på en mastektomi, dvs avlägsnande av bröstet.
Läs mer om: mastektomi
En mastektomi riktas också till med mindre tumörer, från vilka inte alla delar kan tas bort på ett säkert sätt. Eftersom en bröstbevarande operation alltid måste ombestrålas får patienter som inte eller inte vill bestrålas av olika skäl amputation av bröst. Dessutom är mastektomi nödvändig för inflammatorisk bröstcancer och även när det finns flera tumörfoci i bröstet.
Bröstimplantat efter bröstcancer
Efter en mastektomi, borttagandet av bröstet, utförs antingen omedelbart i samma session eller vid ett tidsintervall därefter, rekonstrueras bröstet. Antingen används din egen fettvävnad eller ett bröstimplantat för detta.
Prognos och chanser för en bot för bröstcancer
Ett antal faktorer avgör förloppet och prognosen för bröstcancer.
Kunskap om dessa prognostiska faktorer möjliggör en bedömning av hur hög risken för tumöruppsättning (metastas) och att drabbas av ett återfall (återfall) är efter behandlingen.
Ålder och klimakteriet (före eller efter klimakteriet), tumörstadiet, graden av degeneration av cellerna och tumörens karakteristiska egenskaper spelar en roll i chanserna för återhämtning.
Ju mindre tumören är, om inga lymfkörtlar är involverade och inga dottertumörer (metastaser) har bildats, desto bättre är prognosen och därmed desto bättre är chansen att återhämta sig.
Senare stadier är ofta mindre gynnsamma. Graden av degeneration av de maligna tumörcellerna kan också vara till hjälp vid bedömningen av prognosen.Tumörstadiet ger information om tumörens aggressivitet och tillväxthastighet. Dessutom finns det vissa egenskaper hos bröstcancerceller som avgör cellens tillväxt och skiljer sig mellan de enskilda bröstcancersjukdomarna. Celltillväxt kan främjas av kvinnliga hormoner (östrogener) eftersom de har så kallade östrogenreceptorer.
Andra typer av receptorer spelar också en roll. Kunskap om dessa karakteristiska egenskaper hos tumörceller gör det lättare att välja rätt behandling och ger information om prognosen.
En annan prognostisk faktor är patientens ålder vid tidpunkten för diagnosen, eftersom kvinnor under 35 år har mer återfall och prognosen anses vara mindre gynnsam än i andra åldersgrupper.
Det är också relevant för prognosen om patienten fortfarande blödar eller är bortom klimakteriet.
I grund och botten upptäcks ju tidigare bröstcancer, desto bättre prognos och desto bättre är chanserna för återhämtning.
Läs mer om ämnet på vår webbplats Prognos för bröstcancer, uppföljning av bröstcancer.
Vad är bröstcanceröverlevnaden?
Överlevnadsgraden för cancer anges som 5-års överlevnad. Denna statistik tittar inte på hur länge de enskilda patienterna överlever, utan snarare hur många patienter som fortfarande lever efter 5 år. Den totala överlevnadsnivån på 5 år är 88% för kvinnor och 73% för män. Den 10-åriga överlevnaden var 82% för kvinnor och 69% för män. Emellertid beror den individuella hastigheten på ett stort antal faktorer, såsom tumörstorleken, graden av degeneration eller lymfkörtel involvering, så att överlevnadshastigheten alltid måste beräknas individuellt.
Läs mer om detta: Livslängd vid bröstcancer
Är bröstcancer härdbar?
Bröstcancer är den vanligaste cancerformen hos kvinnor och förekomsten av bröstcancer fortsätter att öka i västra industriländer.
De dödlighet sjukdomen har dock visat sig under de senaste decennierna tydligt avtagande. Chansen för ett botemedel mot bröstcancer är bra, mer än tre fjärdedelar av de drabbade lever fortfarande fem år efter behandlingen.
Den betydande förbättringen av chanserna för återhämtning och livskvalitet för de drabbade beror på de framsteg som gjorts i diagnosen och behandlingen av bröstcancer.
Utvecklingen av Visningar av mammografi (Röntgen av bröstet) och från organbevarande och rekonstruktiva kirurgiska ingreppsåväl som upptäckten av ärftliga former av bröstcancer och tillgängligheten av hormon-, kemoterapi- och antikroppsterapi har bidragit till att bröstcancer härdas i ett ökande antal fall.
En tidig upptäckt av tumören innebär vanligtvis en större chans för botemedel.
I mer än 90 procent av fallen kan bröstcancer botas om tumören är mindre än en centimeter.
Med en tumörstorlek på två centimeter sjunker chansen för återhämtning till cirka 60 procent.
I sällsynta fall kan emellertid bröstcancer inte längre vara härdbar, även om den upptäcktes i ett tidigt skede. Screeningprocessen (såsom den årliga kontrollen hos gynekologen) avslöjar cirka 70 till 80 procent av bröstcancertumörer i ett skede där de är härdbara.
Även Återfallsfrekvens (återfall) efter en initialt framgångsrik behandling av bröstcancer beror på den optimerade terapimetoden de senaste åren minskade.
Är bröstcancer ärftligt?
Det finns vissa mutationer i genomet som leder till en högre risk för bröstcancer och är också ärftliga. Den bäst studerade mutationen är BRCA-genen, även känd som bröstcancergenen. Denna mutation ärvs som ett autosomalt dominerande drag. Människor har två kopior av varje gen. I det dominerande arvet är det tillräckligt om BRCA-genen bara muteras på en kopia så att risken för cancer ökar. Detta innebär också att det finns 50 procent chans att någon som bär denna mutation kommer att vidarebefordra den till sina barn. Eftersom det är en autosomal arv och inte en gonosomal är barnens kön irrelevant.
Förutom BRCA-genen finns det ett antal andra gener som, om de muteras, ökar bröstcancer eller risken för andra typer av cancer. En åtskillnad görs mellan högrisker och måttliga till lågriskgener för dessa gener. BRCA-genen och även PALB2-genen är bland de högriskgener för bröstcancer. Moderate till låg risk gener är också förknippade med Li-Fraumeni syndrom, Fanconi anemi eller Peutz-Jeghers syndrom, bland andra.
Hur ser terminal bröstcancer ut?
Stegen av bröstcancer klassificeras baserat på tumörstorlek, lymfkörtelstatus och förekomsten av metastaser. Man talar om bröstcancer i slutstadiet när det finns metastaser. Metastaser är cancerceller som har spridit sig till andra organ som lungor eller ben. Storleken och lymfkörtelstatusen är initialt irrelevant för iscenesättningen. De vanligaste metastaserna är i lungorna eller i lungmembranet, i benen, i levern eller i hjärnan.
Emellertid betyder bröstcancer i slutstadiet inte automatiskt att det inte längre finns något behandlingsalternativ. En kurativ metod är ofta inte längre möjlig, men det finns också goda palliativa terapeutiska metoder. För tumörer med positiv antikroppsreceptorstatus (Her2-positiv) är valfri terapi immunterapi, i vissa fall med två antikroppar samtidigt. En hormonreceptor-positiv tumör skulle behandlas med hormonterapi, såsom tamoxifen eller en aromatashämmare. Kemoterapi ges endast för tumörer som är både Her2 och hormonreceptorpositiva.
Läs mer om ämnet: Bröstcancer i slutstadiet
Vad är bröstcancerfall?
En återfall i bröstcancer beskriver en återfall av en cancerhändelse efter terapi. Bröstcancer kan återkomma lokalt i bröstområdet, men det kan också visas som en metastas någon annanstans.
Läs mer om ämnet: Återfall av bröstcancer
Hur ofta händer detta?
Lokal återfall förekommer hos cirka 5 till 10 av 100 patienter inom 10 år efter bröstbesparande behandling med strålning. I fallet med mastektomi är frekvensen 5 av 100 patienter, dvs 5%. Risken för metastaser är något högre. Cirka 25% av alla patienter med bröstcancer utvecklar metastaser under deras liv.
Vilken grad av funktionshinder (GdB) finns det?
Efter en bröstborttagning (mastektomi) kan du ansöka om en funktionsnedsättning tillfälligt eller permanent. Graden beror på om ett eller båda brösten har tagits bort. En GdB på 40 kan begäras för en ensidig mastektomi och 40 för en bilateral mastektomi. Om bröstet rekonstrueras under kursen reduceras GdB med cirka 10 poäng. En högre GdB kan beviljas i händelse av skador orsakade av operationen eller strålningen.