Bukspottkörteln
synonymer
Medicinsk: bukspottkörteln
Engelsk: bukspottkörteln
anatomi
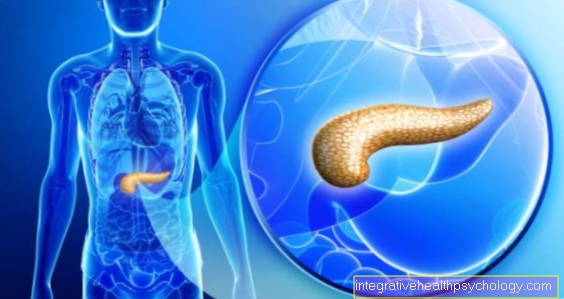
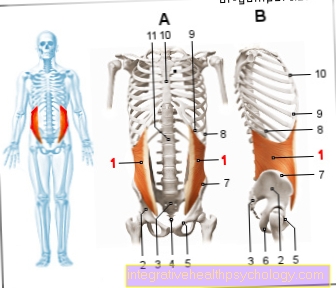
Bukspottkörteln är en körtel som väger cirka 80 g och 14 till 18 cm lång och ligger i övre buken mellan tunntarmen och mjälten. Det är faktiskt inte inuti bukhålan, men mycket långt tillbaka framför ryggraden. Det är därför inte som många andra organ i mag-tarmkanalen som huden som täcker bukhålan (peritoneum) täcks med.
På grund av dess utseende delas hela körteln in i huvudet (caput), kroppen (corpus) och svansen (cauda).

Illustration av bukspottkörteln

- Kropp av
Bukspottkörteln -
Corpus pancreatis - Svans av
Bukspottkörteln -
Cauda pancreatisauda - Pankreatiska gången
(Huvudutförande kurs) -
Pankreatiska gången - Duodenum nedre delen -
Duodenum, sämre pars - Bukspottkörtelns huvud -
Caput pancreatis - Ytterligare
Pankreatiska gången -
Pankreatiska gången
accessorius - Huvudgallkanal -
Gallgången - Gallblåsan - Vesica biliaris
- Höger njure - Ren dexter
- Lever - hepar
- Mage - Gäst
- Diafragman - Diafragman
- Mjälte - Handfat
- Jejunum - jejunum
- Tunntarm -
Intestine tenue - Kolon, stigande del -
Stigande kolon - Perikardium - pericardium
Du kan hitta en översikt över alla Dr-Gumpert-bilder på: medicinska illustrationer
Placering av bukspottkörteln
Bukspottkörteln (bukspottkörteln) ligger över övre buken.
Under embryonal utveckling täcks den helt av bukhinnan (intraperitoneal plats), men ändrar sin position under tonåren och kan flyttas bakom bukhinnen efter födseln (peritoneum) Hitta (sekundär retroperitoneal plats).
Bukspottkörteln finns därför i den så kallade Retroperitoneal utrymme och är på höger sida vid levern, på vänster sida av mjälten och framåt (lat. Ventral) begränsad av magen. Dessutom finns det nära samband med aorta, den underordnade vena cava och tolvfingertarmen (tolvfingertarmen).
Den C-formade slingan i tolvfingertarmen ramar in bukspottkörtelns huvud (Caput pancreatis).
De återstående delarna av körtlarna har också nära anatomiska förhållanden med specifika strukturer i buken.
Bukspottkörtelns stora kropp rinner igenom (Corpus) övre buken och korsar ryggraden i området för den andra ryggraden.
Bukspottkörtelns svans sträcker sig så långt in i vänster övre del av buken att den ligger intill vänster njure och mjälte.
Ett litet utsprång i bukspottkörteln (ocinat process) finns mellan huvudet och kroppen och är i ett positivt förhållande till de viktigaste kärlen för tillförsel av tarmsystemet (arteria och vena mesenterica superior).
Bukspottkörtelns funktion
Bukspottkörtelns huvudsakliga jobb är produktion av matsmältningsenzymer och matsmältningshormoner.
Här kan du hitta allt om ämnet: Pankreatiska enzymer
Hormonerna i bukspottkörteln frigörs direkt i blodet (så kallad endokrin utsöndring).
Enzymer är proteiner som aktivt kan bryta ner maten och förbereda den för matintag genom tarmslemhinnan.
Läs mer om ämnet:
- Bukspottkörtelns funktion
- Leverens funktioner
- Funktioner för bukspottkörteln

Enzymerna når sin verkningsplats i tunntarmen via en speciell utloppskanal som löper längsgående genom hela körteln, bukspottkörtelkanalen (lat. Ductus pancreaticus). Eftersom de enzymer som bildas används för att bryta upp matkomponenter är de mycket aggressiva ämnen. Bukspottkörteln har därför effektiva skyddsmekanismer mot självsmältning: proteinsplitsande enzymer (peptidaser) såsom trypsin och chymotrypsin bildas i form av inaktiva prekursorer. Omvandlingen till "biologiskt aktiv sax" äger rum i tunntarmen (med hjälp av ett enzym som kallas enterokinas, som avskär små fragment av trypsinprekursor trypsinogen, så att funktionellt trypsin produceras. Detta är också aktivatorn för de andra hormonerna. Bukspottkörteln producerar också stärkelseklyvande enzymer (Amylaser), fettdelande enzymer (lipaser) och nukleinsyrasplitsande enzymer (ribonukleinaser; dessa används för att smälta cellkärnkomponenter).
Alla nämnda enzymer fungerar emellertid endast optimalt om syrainnehållet i deras miljö inte är för högt (= pH 8). Eftersom maten kommer från magen, som försmältas med saltsyra, måste magsyran neutraliseras (neutraliseras) i förväg. För att göra detta frigörs enzymerna i tunntarmen med 1-2 liter vattenhaltig, bikarbonatrik (= neutraliserande) vätska, bukspottkörteln.
De flesta av bukspottkörteln ansvarar för den så kallade exokrina funktionen. Den exokrina funktionen är produktion av enzymer för matsmältningskanalen.
Hela vävnaden i bukspottkörteln är - som många andra körtlar, t.ex. sköldkörteln - uppdelad i lobar separerade från varandra med bindväv. Kärlen, nerverna och lymfkärlen som förser bukspottkörteln med blod är belägna i bindvävsartärerna
Specialiserade celler, de körtelformiga ändstyckena (acini), ansvarar för enzymproduktion. Dessa frigör enzymerna i kanaler som löper in i bukspottkörteln, vilket i slutändan leder till en stor gemensam kanal, ductus pancreaticus (se ovan).
Det som är speciellt med dessa många små butiker är att de också har en annan funktion: De ansvarar för att neutralisera magsyra genom att bilda bukspottkörteln.
Däremot är den hormonproducerande (endokrina) delen av bukspottkörteln endast liten. Det är också känt som öorganet: arrangemanget av dessa celler i grupper, som finns diffust spridd över körteln, påminner om öar under mikroskopet. De vanligaste är 1 miljon öar i den bakre delen (kallas svansen). Det viktigaste (och med en andel på över 80% också det mest bildade) hormonet är insulin. Dess uppgift är att göra det möjligt för kroppens celler att absorbera socker (glukos; nedbrytningsprodukt av mat som är rik på kolhydrater) och på detta sätt att sänka blodsockernivån. Om detta hormon är frånvarande eller brist, leder det till diabetes mellitus: blodet blir övermättat med oanvänt socker.
Cellerna som producerar insulin kallas B-celler. A celler å andra sidan producerar ett motsatt hormon, glukagon. Om den sista måltiden var för länge sedan säkerställer det att socker släpps från leverens butiker. Detta säkerställer att de inre organen tillförs tillräckligt hela tiden (särskilt från hjärnan, som är beroende av socker och inte kan lita på andra livsmedelskomponenter).
Endast en mycket liten andel av hormonbildningen redovisas av de budbärande ämnen som produceras specifikt för reglering av själva bukspottkörteln: D-cellhormonet, somatostatin, som hämmar insulin- och glukagonproduktionen, samt den pankreasdel som hämmar matsmältningsenzymerna (exokrin) Polypeptid (PP).
De hormoner som är speciellt bildade för detta ändamål och det autonoma nervsystemet är också ansvariga för att reglera frisättningen av enzymer. (Denna del av nervsystemet kallas också det autonoma, dvs oberoende nervsystemet, eftersom det styr de medvetslösa processer som sker i kroppen.
Tillsammans stimulerar den del av det autonoma nervsystemet som kallas det parasympatiska nervsystemet och hormonet cholecystokinin (CCK för kort) enzymproduktion. Som hormon stimulerar secretin också frisättningen (= utsöndring) av vatten och bikarbonat från cellerna i bukspottkörtelkanalerna.
Både sekretin och kolecystokinin produceras av specialiserade celler som kallas S-celler och I-celler. Dessa är spridda mellan ytcellerna i hela mag-tarmkanalen (speciellt i tunntarmen) och benämns kollektivt enteroendokrina celler (= stor enteron = tarmen, vilket motsvarar huvud hormonens verkningsorgan).
Genom denna komplexa interaktion mellan olika regleringsmekanismer regleras hela matsmältningen och sockerbalansen i kroppen av självreglerande mekanismer. Denna princip finns i olika delar av kroppen, t.ex. i sköldkörteln.
Normala värden / blodvärden i bukspottkörteln

Ett antal värden som kan detekteras i blod och / eller urin kan användas för att bedöma bukspottkörtelns funktion.
Av denna anledning är kunskap om normala värden desto viktigare för den behandlande läkaren.
Pankreatiskt amylas (alfa-amylas), ett enzym som används för att smälta kolhydrater, finns i blodserum, 24-timmars urin och till och med i vätskan från ascites.
De normala värdena för en kvinna är cirka 120 U per liter (U / L) i blodserum och cirka 600 U / L i urin. Samma standardvärden gäller för män.
Mer information om detta ämne finns på: Alfa-amylas
Dessutom kan bilirubin (eller urobilinogen) detekteras i blodserum, plasma och urin. Normen i vuxen blodserum är mellan 0,1 och 1,2 mg per deciliter (mg / dl). Urinen ska normalt inte innehålla några bilirubinkomponenter. I förhållande till sjukdomar i bukspottkörteln indikerar ett ökat bilirubinvärde närvaron av en cyste med en minskning av dräneringsvägarna i gallblåsan.
Antalet vita blodkroppar (leukocyter) i helblod eller urin kan användas som parameter. Det normala värdet för en frisk vuxen i helblod är mellan minst 4000 och högst 10 000 leukocyter per mikroliter. Hos friska människor bör inga vita blodkroppar vara detekterbara i urinen, eftersom utsöndring av leukocyter med urinen alltid indikerar en patologisk process. I de flesta fall orsakas ett ökat antal leukocyter av en inflammation i organismen.
Dessutom antyder en minskning av kalciumkoncentrationen i blodserum och / eller urin inflammation i bukspottkörteln (normalt värde: 8,8-10,4 mg / dl).
Enzymet chymotrypsin kan bestämmas i avföringen; hos friska människor är normalvärdet cirka 6 U / g, en minskning kan indikera en minskning av bukspottkörtelns funktion.
En minskning av pankreas lipaskoncentrationen indikerar också en minskning av funktionen (normalt värde: 190 U / L).
Läs mer om ämnet på:
- Lipasnivå
och - Lipas ökade
Andra relevanta värden:
- LDH (laktatdehydrogenas)
- Prov: blodserum, blodplasma
- Normalt värde: 120-240 U / l
- kreatinin
- Prov: blodserum, urin
- Normalt värde:
Serum: ca 1,0 mg / dl
Urin: 28-218 mg / dl
Mer information också under vårt ämne: kreatinin
- insulin
- Prov: blodplasma, blodserum
- Normalt värde: 6- 25 mU / l (fastande)
- Elastas 1
- Prov: blodserum, avföring
- Normalt värde:
Serum: ca 3,5 ng / l
Avföring: 175-2500 mg / g
Mer information också under vårt ämne: elastas
Symtom som kan komma från bukspottkörteln
Den vanligaste sjukdomen i bukspottkörteln i vidaste bemärkelse är den otillräckliga tillgången på vital insulin. Den resulterande sjukdomen, även känd som diabetes mellitus, är mycket vanlig i västländerna. Eftersom det vanligtvis inte orsakar några akuta symptom, diagnostiseras diabetes vanligtvis endast genom rutinundersökningar.
Pankreatit är mycket mer smärtsamt. Det orsakas vanligtvis av överdriven alkoholkonsumtion och kan vara antingen kronisk eller akut. Karakteristiska är oftast dragande eller tråkiga, bältliknande smärtor som härstammar mellan magen och magen och sedan kan dra tillbaka runt ryggen. Smärtan beskrivs som extremt obekväm och oöverträffande. För det mesta är patienterna också i ett dåligt allmänt tillstånd, som också kan åtföljas av en blek hud, uttalad svaghet eller hög feber. Förutom akut och kronisk alkoholkonsumtion, diagnostiska åtgärder såsom den så kallade ERCP (en undersökning där ett kontrastmedel injiceras i gallvägarna och bukspottkörtelkanalerna) leda till inflammation i bukspottkörteln. Diagnostiskt indikerar en ömhet i övre buken, ryggsmärta och ett märkbart blodantal (ökade lipasnivåer och inflammationsnivåer) inflammation i bukspottkörteln.
I ultraljudet kan man ofta se ett svullet organ med inflammatorisk vätska som ofta tvättas runt det. Den medicinska undersökningen och framför allt den exakta dokumentationen av alkoholkonsumtionen kan ge ytterligare viktig information om huruvida det är en pankreatit eller inte.
När diagnosen av bukspottkörteln har ställts måste behandlingen påbörjas omedelbart, eftersom ytterligare väntan kan leda till en situation som ibland är livshotande. Som regel måste patienterna ta en 24-timmars näringsavhållsamhet efter diagnosen. Sedan kan den långsamma dieten startas igen.
Det är viktigt att patienten inte dricker alkohol. Utöver dessa avhållande åtgärder bör omedelbar antibiotikabehandling påbörjas och genomföras konsekvent. I vissa fall kan det också vara nödvändigt att ge antibiotikumet till patienten som en infusion.
Andra sjukdomar som är lite mindre vanliga är av exokrin natur. Förutom utsöndring av insulin spelar bukspottkörteln en viktig roll i matsmältningen och i nedbrytningen av olika ämnen i maten. Dessa enzymer tillverkas i bukspottkörteln och släpps ut i matsmältningskanalen vid behov, där de läggs till maten som intas. Om det finns en så kallad bukspottkörtelninsufficiens, dvs. en svag bukspottkörtel, kan de vitala enzymerna för att bryta maten inte längre släppas i den mängd som de skulle vara nödvändiga.
Som ett resultat bryts inte den intagna maten upp längre som den borde. Tarmen reagerar vanligtvis med svampig avföring eller tunn diarré.
Detta är också ett av de första symtomen på brist på bukspottkörteln som patienten rapporterar. Diarréen blir inte bättre med medicinering eller kommer tillbaka så snart motsvarande medicinering stoppas.
Perenterol försöks ibland för svår diarré. Det är ett jästpreparat som har till uppgift att förtjocka avföringen.
Ibland kan bukspottkörteln brist också leda till en liten förbättring av symtomen, som dock minskar igen efter att läkemedlet har stoppats. Misstanken är nu ofta en intoleransreaktion i tarmen.
De vanligaste intoleransreaktionerna är laktosintolerans, fruktos och glutenintolerans. Alla kan testas och bör göra detta om du har återkommande diarré. Om alla tester var normala är det möjligt att orsaken till diarré är den något sällsynta bristande brist på bukspottkörteln. För detta ändamål utförs speciella tester i avföringen och i blodet innan en motsvarande diagnos kan ställas.
Om en diagnos av bukspottkörtelninsufficiens ställs, måste omedelbar behandling ges. Som regel kombineras detta med exakt dokumentation av livsmedelskonsumtionen. Eftersom det som är särskilt viktigt är vad patienten med denna sjukdom äter varje dag. I de flesta fall administreras sedan de saknade enzymerna, som inte tillräckligt produceras av bukspottkörteln, till patienten i tablettform med jämna mellanrum. Beroende på om diarréen blir bättre eller inte, måste dosen av de intagade enzymerna minskas eller ökas.
Som regel är brist på bukspottkörteln en långvarig diagnos, dvs. bukspottkörteln kan inte längre producera tillräckligt med de saknade enzymerna av sig själv.
Ett undantag är bristen på bukspottkörteln som orsakas av inflammation, men som regel måste de saknade enzymerna konsumeras under hela livet.
Läs mer om ämnet: Symtom på bukspottkörteln
Sjukdomar i bukspottkörteln
Cyste i bukspottkörteln

En cyste i bukspottkörteln (Bukken i bukspottkörteln) är en bubbelliknande, sluten vävnadskavitet i den körtelvävnad som vanligtvis är fylld med vätska.
Möjliga vätskor i en cysta är vävnadsvätska, blod och / eller pus.
Den typiska cysten i bukspottkörteln är indelad i två klasser, den verkliga cysten och den så kallade pseudocysten. En riktig cyste i bukspottkörteln är fodrad med epitel och innehåller vanligtvis inga naturliga enzymer från detta körtelorgan (Lipas, amylas). Pseudocysten utvecklas ofta i samband med en olycka där bukspottkörteln är försvunnen eller slits. Till skillnad från den verkliga cysten omges inte pseudocyster av epitelvävnad utan av bindväv. Eftersom bukspottkörtelens enzymer, när de frigörs i vävnaden, bidrar till en process med självsmältning, är denna typ av cyste särskilt farlig. Typiska vätskor inuti cystan är blod och / eller döda cellskräp.
En bukspottkörtelcyst är en extremt smärtsam affär. Den upplevda smärtan är inte begränsad till området i övre buken, men strålar vanligtvis till och med in i ryggen, särskilt på ländryggens nivå. Förekomsten av oförklarliga ryggsmärta är en tydlig indikation på närvaron av en cysta. Dessutom uttrycker de sig som kolikliknande smärta.
Detta innebär att de liknar sammandragningarna under förlossningen, att de inte blir bättre eller sämre genom vissa rörelser eller lättande ställningar och att patientens tillstånd ständigt ändras mellan symptomfritt och allvarligt begränsat av smärtan.
En cyste i bukspottkörteln kan visualiseras med hjälp av ultraljud såväl som datortomografi (CT). Efter en framgångsrik diagnos observeras först körtelens tillstånd, vilket är meningsfullt eftersom många cyster i bukspottkörtelvävnaden avtar spontant och inte kräver någon behandling. Dränering kan hjälpa till med extremt allvarliga symtom.
Den behandlande läkaren kommer att få tillgång till bukspottkörteln genom att bilda ett hål i magen eller tarmväggen, öppna bukspottkörtelcysten och öppna ett litet plaströr (stent) Föra in. Detta gör att vätskan som har samlats in i cysten rinner bort. Stenten avlägsnas efter cirka 3 till 4 månader.
Möjliga komplikationer av en bukspottkörtelcyst är blödning, abscessbildning, vattenretention i buken (ascites) och / eller minskningen av dräneringsvägarna i gallblåsan. Det senare leder i många fall till det som kallas "gulsot" (Gulsot) känt fenomen.
Inflammation i bukspottkörteln
Den främsta orsaken till inflammation i bukspottkörteln är kronisk överdriven eller akut alkoholkonsumtion. Dessutom är pankreatit också en komplikation av den så kallade ERCP, en undersökningsmetod för bukspottkörteldiagnostik där. En endoskopisk undersökning används för att injicera kontrastmedium i bukspottkörtelkanalen. I vissa fall kan detta leda till inflammation i bukspottkörteln, som sedan måste behandlas snabbt.
De första symtomen på pankreatit är bältformad smärta som sträcker sig från buken ovanför naveln till ryggen. Buken är mycket smärtsam på tryck, smärtans karaktär är tråkig. Huvudpunkten med smärta är mellan naveln och bröstbenets underkant på magen. Patienterna påverkas ibland mycket allvarligt av smärtan och kan inte längre utföra normala rörelser som att vända eller böja sig framåt eller bakåt utan smärta.
Förutom smärtan är patienterna ibland i ett mycket dåligt allmänt tillstånd, ibland indikerar patientens ljusgrå hudfärg att han lider av en allvarlig, ibland livshotande sjukdom. Ett ofta åtföljande symptom är också febern, som hos vissa patienter kan vara 39-40 grader och snabbt måste sänkas.
Beroende på hur allvarlig inflammation i bukspottkörteln är, kan organet också ha otillräcklig frisättning av enzym, vilket i sin tur kan ha allvarliga effekter på matsmältningen och sockermetabolismen. Detta kan leda till fettiga avföringar och diarré, eftersom maten inte längre kan brytas ner och bearbetas ordentligt så länge bukspottkörteln är i ett mycket inflammerat tillstånd. Det kan också leda till en hög nivå av blodsocker, eftersom insulinfrisättningen i bukspottkörteln är otillräcklig.
Utöver klagomålen kan den detaljerade patientundersökningen underbygga misstanken för pankreatit. Det är viktigt att fråga patienter om de konsumerar alkohol regelbundet eller överdrivet eller om de har haft en pankreasundersökning under de senaste månaderna eller veckorna. Bakgrunden är att orsaken till pankreatit ofta är missbruk av alkohol, såväl som det som kallas ERCP (endoskopisk retrograd kolangiopankreatografiundersökning av gallblåsan, gallkanalerna och bukspottkörteln) bukspottkörteln kan bli inflammerad av det injicerade kontrastmedlet.
Diagnosen sker bland annat genom en ultraljudssökning. En molnformad distenderad bukspottkörtel kan ses här.
Förutom en konsekvent avhållsamhet från alkohol och 24 timmars avhållsamhet med mat, är antibiotikabehandling ett sätt att göra patienten symptomfri snart. I vissa allvarliga fall måste delar av bukspottkörteln tas bort kirurgiskt.
Läs mer om detta ämne på: Inflammation i bukspottkörteln
Pankreatisk smärta
Smärta från bukspottkörteln kan manifestera sig på olika sätt. Ofta är de inte tydligt igenkännliga som sådana. Beroende på orsaken och svårighetsgraden av sjukdomen som orsakar smärtan kan den stråla ut i hela bukområdet.
Men de kan också kännas på ett lokaliserbart sätt. De förekommer vanligtvis i området övre buken (även kallad epigastrium) och strålar på ett bältformat sätt över hela övre buken och in i ryggen. Du kan också uppleva smärta endast i ryggen eller på vänster sida på bukspottkörteln. Smärtan har en annan karaktär beroende på orsaken. I fallet med mer akuta sjukdomar, såsom inflammation, är de vanligtvis mer stickande, vid kroniska sjukdomar, såsom tumörförändringar, beskrivs smärtan som ganska tråkig.
Eftersom bukspottkörtelvärk ofta känns igen sent som sådan är det viktigt att agera snabbt när det inträffar. Om sådan smärta kvarstår under en längre tid bör detta definitivt klargöras av en läkare.
Varför orsakar en sjuk bukspottkörtel ryggsmärta?
Vid sjukdomar i bukspottkörteln är smärta i ryggen vanligt. Detta kan förklaras av placeringen av bukspottkörteln i övre buken. Det är beläget på baksidan av bukhålan på nivån av de nedre bröstkotorna. På grund av dess anatomiska närhet till ryggraden i området nära ryggen uttrycks många patologiska förändringar i bukspottkörteln i ryggsmärta på denna nivå. Ryggsmärtan är vanligtvis bälteformad och strålar över hela ryggområdet i denna höjd.
Man bör komma ihåg att ryggsmärtan endast kan vara ett uttryck för en liten irritation i bukspottkörteln, men också ett uttryck för en allvarlig sjukdom i bukspottkörteln. Eftersom detta ofta är svårt att skilja, bör en läkare konsulteras vid långvarig ryggsmärta.
Du kan hitta mer om ämnet "Smärta från bukspottkörteln" på: Inflammation i bukspottkörteln
Bukspottkörtelns svaghet
Bukspottkörtelns svaghet innebär att bukspottkörteln inte kan fungera korrekt. Detta är särskilt tydligt vid matsmältningen: bukspottkörteln är ansvarig för att producera de flesta matsmältningsenzymer. Dessa behövs för att bryta ner de olika komponenterna i mat, dvs. proteiner, fetter och socker, så att de sedan kan absorberas i tarmen och lagras i kroppen. Om bukspottkörteln blir svag kan matsmältningsenzymerna, såsom trypsin eller kolesterolesteras, bara frisättas i mindre utsträckning och är effektiva. Detta är särskilt tydligt i form av gas, aptitlöshet och matintolerans. Eftersom dessa symtom också tyder på andra orsaker, till exempel irriterande tarmsyndrom eller problem med gallblåsan, diagnostiseras sällan bukspottkörteln som sådan.
Läs också: Kolesterolesteras - Det är vad det är viktigt för!
Bukspottkörtelns svaghet orsakar också ofta så kallade feta avföringar.
Mer om detta ämne finns: Fett avföring
Överaktiv bukspottkörtel - existerar den?
En överaktiv bukspottkörtel är en extremt sällsynt och sällsynt sjukdom. Beroende på den drabbade delen av bukspottkörteln leder detta till en överdriven produktion av de olika enzymerna för matsmältning (i fallet med exokrin hyperfunktion) och insulin (vid endokrin hyperfunktion). Det senare kan manifestera sig i hypoglykemi, beroende på omfattningen av den överdrivna funktionen. Detta kan förhindras genom att äta små måltider regelbundet.
Fatty pancreas - Varför?
En fet bukspottkörtel kan utvecklas till följd av olika sjukdomar. En av de vanligaste och kända orsakerna är överdriven alkoholkonsumtion. Detta leder till en akut inflammation i bukspottkörteln. Under en lång tid kan vävnaden i bukspottkörteln skadas och förgås. Hos vissa patienter manifesteras detta som ökade fettavlagringar i bukspottkörteln.
En annan möjlig orsak till en överviktig bukspottkörtel är följden av inflammation av ett annat ursprung, dvs inflammation orsakad av en annan orsak än överdriven alkoholkonsumtion. Detta kan vara inflammation som orsakas av ett problem med galla som får gall att byggas upp i bukspottkörteln. Alternativt kan vissa mediciner, diabetes mellitus eller gulning (gulsot) orsakade av levern leda till en inflammation i bukspottkörteln, vilket ökar fettet efter att sjukdomen har läkt.
Stenar i bukspottkörteln
En sten i bukspottkörteln är vanligtvis ganska sällsynt, men desto farligare. Detta är en gallsten som kan migrera in i bukspottkörteln genom ledöppningen av gallkanalerna och dräneringen i bukspottkörteln. Som ett resultat kan inte utsöndringen från bukspottkörteln strömma in i tarmen. Istället byggs det upp och börjar istället smälta sin egen körtelvävnad. Det är därför en akut, mycket farlig klinisk bild som manifesterar sig i en akut pankreatit och bör behandlas så snart som möjligt.
Mer information finns på: Komplikationer av inflammation i gallblåsan
Förkalkningar i bukspottkörteln
Förkalkningar i bukspottkörteln förekommer ofta som en del av kronisk inflammation. Detta leder till långvariga förändringar i körtelvävnaden. Dessa inkluderar avsättningar av matsmältningssekret som produceras och frigörs av bukspottkörteln. Om detta inte kan rinna ordentligt in i tarmen, förblir rester i kanalerna, som kan ackumuleras under en lång tid. De resulterande förkalkningarna kan ses av läkaren under en ultraljudundersökning, beroende på svårighetsgraden.
Bukspottskörtelcancer
Bukspottkörtelcancer är en malig neoplasma i bukspottkörteln.
Orsakerna kan inkludera kronisk alkoholkonsumtion och återkommande pankreatit.
Som regel diagnostiseras bukspottkörtelcancer mycket sent eftersom det förorsakar symtom hos patienten sent. Som regel upplever patienterna ingen smärta utan klagar över en mörk färg på urinen och en ljusare färg på avföringen.
I vissa fall kan huden och konjunktiva bli gul.
Eftersom bukspottkörteln också är ansvarig för att producera insulin kan det hända att organet inte längre kan producera tillräckligt med insulin i händelse av cancer.
Detta leder till en ökning av blodsockernivån, som ofta diagnostiseras rutinmässigt.
Om man misstänker en ondartad neoplasma (tumör) i bukspottkörteln, utförs en ultraljudundersökning först. Man kan dock inte alltid se om en malign neoplasma förekommer.
En CT eller MRI i bukspottkörteln kan ge mer pålitlig information om huruvida en sådan sjukdom är närvarande.
Man kan bara veta med säkerhet om en malign neoplasma i bukspottkörteln sker genom en punktering, som ofta är CT-kontrollerad. På V.a. bukspottkörtelcancer, punkteringar utförs ofta inte, eftersom metastaser kan utlösas av punkteringen.
Behandlingsalternativen för cancer i bukspottkörteln är ganska begränsade. Kemoterapi kan användas för att försöka stoppa utvecklingen av sjukdomen, och så kallad Whipple-operation används ofta där delar av bukspottkörteln tas bort.
Chansen för överlevnad:
Prognosen för läkning och överlevnad beror på diagnosen cancer i bukspottkörteln, särskilt på stadierna.
Så kallad iscensättning är nödvändig för att kontrollera hur långt tumören redan har spridit sig i personens kropp.
Det viktigaste är om tumören har korsat vävnaden i bukspottkörteln och påverkat den omgivande vävnaden.
Det är också mycket viktigt att ta reda på om det redan finns avlägsna metastaser i andra organ och om kroppens lymfkörtlar redan påverkas.
Beroende på hur denna iscenesättning visar sig, kan en längre eller kortare statistisk överlevnadstid antas.
Inom onkologi görs prognoser och chanser att överleva med den så kallade 5 års överlevnad beskrivits.
Det anges i procent och anger hur många av de genomsnittliga drabbade patienterna som fortfarande lever efter en period på 5 år.
Det säger ingenting om livskvaliteten eller möjliga komplikationer, bara om någon fortfarande lever.
Om bukspottkörtelcancern har rört sig utanför organets gränser och infiltrerat de omgivande organen såväl som har påverkat lymfsystemet och gallkanalerna har redan minskat, är ett botemedel, dvs. kurativ operation beslutade och tillämpade bara ett palliativt koncept.
Ett palliativt behandlingsbegrepp förstås inte vara ett helande tillvägagångssätt, utan snarare ett smärtlindrande tillvägagångssätt. I detta fall kan sjukdomen inte stoppas och leder oundvikligen till döden. Om ett sådant behandlingskoncept väljs är 5-årig överlevnadsgrad 0%, dvs. ingen patient lever efter 5 år.
Om ett botande koncept väljs, d.v.s. om åtgärder som operation eller kemoterapi vidtas ökar chansen för överlevnad. I detta fall talar man om en överlevnadsgrad på ungefär 40%. Så efter 5 år lever 40% av de intensivt behandlade patienterna fortfarande, tillståndet de befinner sig i beskrivs inte.
Inte ens hur många patienter som fortfarande lever efter 6-10 år.
Det faktum att över hälften av de behandlade patienterna dog efter 5 år visar tydligt hur svår denna sjukdom är. Det finns också en genomsnittlig 5-årig överlevnad, som visar alla överlevnadsgrader för en sjukdom som ett genomsnitt. Eftersom det finns vissa behandlingsmetoder som också används individuellt är den genomsnittliga prognosen inte för meningsfull.
Den genomsnittliga överlevnadsnivån på 5 år för cancer i bukspottkörteln är 10-15%. Det betyder att endast 10-15% av patienterna i genomsnitt överlever sjukdomen i 5 år.
tecken:
Tecken på bukspottkörtelcancer är svåra att känna igen, också eftersom de första symtomen uppträder mycket sent.
Om bukspottkörtelcancer upptäcks tidigt handlar det vanligtvis om rutinundersökningar, vars sekundära fynd inkluderar onormala värden, t.ex. i blodräkningen eller i ultraljudsbilden.
De första symtomen, varför en läkare vanligtvis konsulteras, kan vara ryggsmärta, som antingen är bältformad vid nivån av bukspottkörteln eller buksmärta som drar in i ryggen.
Eftersom det här är helt ospecifika symtom kommer den första misstanken troligtvis aldrig att vara cancer i bukspottkörteln, varför värdefull tid kan gå här också.
Oftast kommer dock patienter till läkaren med en oklar så kallad gulsot, gulning av huden och konjunktiva.
Gulsot är fullständigt smärtfritt och indikerar bara att det antingen finns ett problem med blodpigmentet bilirubin, t.ex. levern är skadad, eller om det är ett problem med dränering av galla i gallkanalerna eller bukspottkörteln.
Vid gulsot måste bukspottkörteln undersökas närmare utöver levern.
Ibland händer det att patienter märker plötsligt kraftigt ökat blodsocker. Som regel har dessa patienter diabetes mellitus och behandlas därefter med insulin. I detta fall bör dock bukspottkörteln definitivt undersökas.
Bakgrunden till detta är att bukspottkörteln producerar det essentiella ämnet insulin.
Om bukspottkörtelns arbete försämras av en tumör kan det hända att för lite insulin produceras och släpps ut i blodet, vilket sedan kan leda till höga blodsockernivåer.
Eftersom det bara finns en handfull korrekta symtom som inte är specifika för bukspottkörteln, om dessa symtom finns, bör dessa följas noga för att inte bortse från denna livshotande sjukdom.
Ett viktigt och trendgivande första symptom på en pankreassjukdom är en förändring i avföringen och onormal urin.
Majoriteten av de drabbade, vars bukspottkörtelkanal hindras av en inflammation eller av motsvarande tumör, visar en lättnad av avföringen. Samtidigt blir urinen mörkare.
Anledningen är att de ämnen som frisläpps av bukspottkörteln för matsmältning för att mörkna avföringen inte längre kommer in i matsmältningskanalen utan utsöndras genom urinen. Därför äger färgningen sig inte i avföringen utan i urinen.
Det är viktigt att patienter med dessa symtom undersöks närmare. Även om det inte alltid finns en ondartad medicinsk historia bakom sig, är misstanken om en störning i gallkanalerna eller bukspottkörteln mycket hög.
Behandling:
Om en behandling väljs beror det på om det är en botande behandling (så en helande metod) eller en palliativ behandlingsmetod (led lindra behandling) agerar.
Palliativ behandling:
Vid palliativ behandling används åtgärder som inte onödigt försvagar patienten, men som samtidigt har en lugnande effekt på honom.
För det mesta, hos patienter som får palliativ behandling, har tumören redan påverkat stora delar av bukspottkörteln och utflödet av gallsyra störs, vilket leder till allvarligt obehag och gulnad i huden.
Här placeras vanligtvis ett litet rör i bukspottkörtelkanalen med hjälp av en endoskopisk procedur för att säkerställa att gallkanalerna omedelbart kan rinna bort och aktivt delta i matsmältningen igen.
I fallet med progressiv cancer i bukspottkörteln är det vanligtvis fallet att den initialt fullständiga smärtfritt tumörbesättningen blir alltmer smärtsam ju längre den fortskrider. Av detta skäl är ett viktigt palliativt behandlingskoncept, oavsett typ av tumör, att säkerställa frihet från smärta.
I de flesta fall väljs mycket potent smärtstillande medel, som doseras mycket snabbt för att säkerställa smärtfrihet.
Läkande behandling:
Om en botande, dvs. läkning, behandlingsmetod väljs, används vanligtvis kirurgiska åtgärder eller kombinerade kirurgiska och kemoterapeutiska åtgärder.
Beroende på tumörens spridning kan det vara nödvändigt att starta kemoterapi före operationen. Detta görs vanligtvis när tumören är mycket stor och kemoterapeutisk krympning skulle göra en mildare procedur möjlig.
Det kan också vara nödvändigt att utföra kemoterapi efter en operation för att därefter döda eventuella återstående tumörceller.
En exklusiv kirurgisk behandling utförs sällan.
Under operationen försöker man operera på den drabbade bukspottkörteln så försiktigt som möjligt.
Ett försök görs att låta delar av den opåverkade bukspottkörteln stå så att motsvarande funktioner kan fortsätta att upprätthållas.
Men gallblåsan och magsdelarna samt tolvfingertarmen tas nästan alltid bort och de återstående ändarna sammanfogas igen. Denna procedur, även känd som Whipple OP, är nu en standardiserad behandlingsmetod för bukspottkörtelcancer.
Det finns också en modifierad operation där större delar av magen är kvar och resultatet är samma som Whipple-operationen.
Ålder:
Som regel är patienter med bukspottkörtelcancer äldre. Eftersom svår alkoholism med återkommande pankreatit betraktas som riskfaktorer kan det också hända att patienter i yngre ålder drabbas av bukspottkörtelcancer.
I Tyskland utvecklar 10 personer per 100 000 invånare ny bukspottkörtelcancer varje år.Huvudgruppen är mellan 60 och 80 år.
Diagnos:
Det är inte så lätt att diagnostisera bukspottkörtelcancer.
Först och främst är det viktigt att ta upp misstankar, som sedan måste bekräftas. Om det finns misstankar om en ondartad händelse i bukspottkörteln, förutom blodprover, används även avbildningsmetoder.
I blodet bestäms huvudsakligen de enzymer som produceras av bukspottkörteln. En kraftigt ökad ökning indikerar en allmän sjukdom i bukspottkörteln. Men det kan också vara en inflammation i denna körtel.
Av detta skäl är det viktigt att även utföra avbildning. Oftast görs en ultraljud i buken först, som försöker visualisera bukspottkörteln.
Stora tumörer som finns i området av körtlarna kan ibland redan ses här.
Även om en massa ses i ultraljudet följer vanligtvis en datortomografi av buken. Här kan det misstänkta området granskas närmare, vanligtvis med kontrastmedier.
Erfaren radiologer kan ofta gissa från CT-skanningen om det är en godartad sjukdom, till exempel en särskilt uttalad inflammation eller en malign sjukdom.
En annan viktig diagnostisk avbildningsåtgärd är ERCP. En gastroskopi utförs och en liten kateter skjuts in i gallkanalerna och bukspottkörtelkanalen vid tolvfingertarmsnivån.
Ett kontrastmedel injiceras genom denna kateter, som sedan fotograferas med röntgenstrålar.
Den visar bukspottkörteln med en exakt gångvisning. Här kan du se om växeln är komprimerad när som helst och i så fall med vad.
Även efter detta, även kallad endoskopisk retrograd kolangiopankreatografi, är det inte klart om det är en ondartad tumör som komprimerar gallkanalen.
Ju mer misstanken för en pancreastumör bekräftas, måste hänsyn tas till att ta ett prov, som sedan slutligen ger information om tumörens histologiska ursprung.
Prover kan erhållas med användning av den ovan beskrivna ERCP när tumören redan sträcker sig långt in i bukspottkörteln eller från utsidan genom nålpunktering.
Eftersom bukspottkörteln är ett relativt litet organ omgivet av viktiga strukturer, är det särskilt viktigt att inte skada någon av de omgivande vävnaderna, såsom nerver eller blodkärl.
Av denna anledning kontrolleras punkteringen mestadels av CT. Patienten som ligger i en CT-anordning kontrolleras från utsidan och placerar en nål i området för bukspottkörteln efter att radiologen exakt har lokaliserat bukspottkörtelns position med hjälp av CT.
Proceduren tar bara några minuter, provet är minimalt, men det ger den avgörande indikationen på tumörens ursprung och de nästa nödvändiga terapeutiska stegen.
Provet skickas därefter till det mikrobiologiska laboratoriet, där cellerna behandlas med en speciell färgningsprocess. Därefter undersöks proverna av en patolog och en lämplig diagnos ställs.
Så kallade falska positiva resultat, d.v.s. att en cancer ses, men i verkligheten en godartad neoplasma förekommer, inträffar endast om provet blandades.
Ett falskt negativt konstaterande, dvs. att patologen inte ser någon malig tumörvävnad, även om det är ett cancerfall, kan vara vanligare.
Det beror främst på att biopsin, som utfördes exakt och CT-kontrollerad, och fångade delar av bukspottkörteln, penetrerade exakt bredvid de maligna cellerna och därför bara fångade godartade celler. Patologen ser då bara godartade celler under sitt mikroskop. Skulle de mikroskopiska fynden motsäga bilden i CT (typisk CT-bild men normala mikroskopiska fynd) bör övervägas att upprepa biopsin.
Läs mer om ämnena här Bukspottkörtelcancer och biopsi
Avlägsnande av bukspottkörteln
Ett av de sista behandlingsalternativen för maligna neoplasmer i bukspottkörteln är ett totalt borttagande av bukspottkörteln.
Eftersom bukspottkörteln också är bunden till många organ är det nödvändigt att organen binds ordentligt igen.
Magen görs vanligtvis mindre och ansluten till tunntarmen. Duodenum och gallblåsan avlägsnas vanligtvis fullständigt med en total borttagning av pankreas.
Om delar av bukspottkörteln fortfarande finns, måste gallkanalsystemet anslutas med så kallade deaktiverade tunntarmsslingor.
Totalt borttagande av bukspottkörteln är förknippat med många risker, intensiv uppföljning av patienten är nödvändig, bukspottkörtelenszymer måste administreras till patienten med regelbundna intervall.

Avbildning av bukspottkörteln och gallblåsan
- Gallblåsan (grön)
- Bukspottskörtelcancer (lila)
- Pankreatiska gången (gul)
- Bukspottkörtelhuvud (blå)
- Bukspottkörteln kropp (Copus pancreaticus) (blå)
- Bukspottkörtelns svans (blå)
- Galgkanal (Cystisk kanal) (grön)
Sjukdomar i bukspottkörteln från alkohol
En av de vanligaste sjukdomarna i bukspottkörteln orsakas av alkohol.
Den så kallade pankreatit, även kallad pankreatit är en vanlig och potentiellt farlig komorbiditet vid allvarlig alkoholism. Eftersom alkohol attackerar cellerna i bukspottkörteln, är både kronisk överdriven alkoholkonsumtion och akut alkoholkonsumtion som inträffar alltför en stor risk för pankreatit.
Ett karakteristiskt symptom på pankreatit är en bälteformad smärta som börjar något ovanför naveln. Smärtkaraktären beskrivs som förtryckande och extremt obekväm. Som regel leder ifrågasätter patienten om alkoholkonsumtion en misstänkt diagnos av pankreatit.
Den fysiska undersökningen visar att buken är öm och att patienten är i dåligt allmänt skick. En ultraljud av buken och, i tveksamma fall, en CT i buken finns som avbildningsmetoder. Vid inflammation i bukspottkörteln finns det ofta en distenderad bukspottkörtel, ofta med inflammatorisk vätska. Patientens laboratorium är också synlig och visar vanligtvis höga nivåer av inflammation och förhöjda lipasnivåer.
Konsistent abstinens från alkohol är mycket viktigt för behandlingen, och det finns också vissa antibiotika tillgängliga som kan ges till patienten.
Bukspottkörteln och kost

Bukspottkörteln är ett exokrin, det vill säga enzymproducerande organ. Det är särskilt viktigt när det gäller användning av mat.
De så kallade betacellerna, med vilka bukspottkörteln genomsyras, producerar det essentiella insulinet. Så snart socker tillförs kroppen släpper dessa celler insulin som sedan transporterar överskottet av socker från blodet till cellerna och därmed säkerställer att kroppen inte lider av överskott av socker. Bukspottkörteln producerar också vad som kallas lipas, vilket är nödvändigt för att bryta ner fett.
För många sjukdomar i bukspottkörteln kan motsvarande dietförändringar ha en positiv effekt på bukspottkörtelns sjukdom. Vid akut pankreatit (akut bukspottkörteln) bör vara åtminstone för 24 timmar konsekvent matavhållsamhet observeras. Efter det kan den gradvisa uppbyggnaden av mat börja igen. Maten som konsumeras bör dock endast vara extremt låg i eller fettfri. Mer feta saker kan sedan ätas bit för bit. I princip bör du dock leva fettrikt efter en pankreatit. Margarin bör ätas istället för smör, snarare fetthaltig fisk istället för kött, och stekt mat bör undvikas.
Pankreassjukdom och diarré
Det finns vissa bukspottkörtelstörningar som också kan åtföljas av diarré. Är en smittsam orsak (Gastrointestinal infektion) har uteslutits som en orsak, bör bukspottkörteln undersökas närmare. Det kan vara så att orsaken till diarré är en så kallad exokrin bukspottkörtelninsufficiens. På så sätt kan bukspottkörteln inte producera en tillräcklig mängd olika matsmältningsenzymer. Efter att ha ätit reagerar tarmen med flatulens och diarré, ibland har de drabbade också buksmärta och klagar över så kallade feta avföringar.
För diagnos bestäms kvantitativt motsvarande enzymer som är ansvariga för exokrin pankreasinsufficiens av en gastroenterolog. För att behandla denna sjukdom kan antingen dietförändringar eller intag av de otillräckligt bildade enzymerna användas.