Blodtransfusion
definition
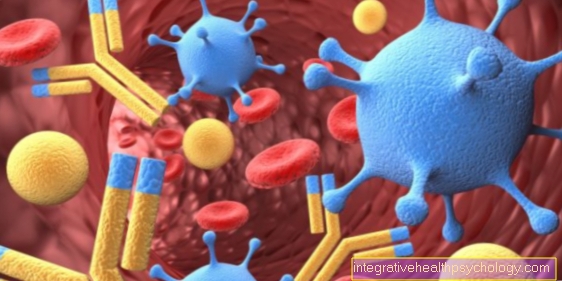
En blodtransfusion är administrering av blod eller blodkomponenter via en ven. Blodet som används för detta tas från en givare när blodet doneras.

Medan blod tidigare gavs utan att dela upp det i dess komponenter, separeras nu det så kallade "helblodet" först. Detta skapar tre delar: röda blodceller, trombocyter och den återstående vätskan, det Blodplasma. Separationen gör det möjligt att ge en patient endast den blodkomponent som han behöver. Detta minskar bland annat risken för biverkningar.
Vilka är orsakerna till en blodtransfusion?
Administrering av en blodtransfusion indikeras i:
-
Blodförlust (akut eller kronisk) t.ex. från operation eller trauma
-
Anemi (anemi)
-
Blödningsstörningar
-
trombocytopeni (Trombocytbrist)
När det gäller blodkoagulationsstörningar, till skillnad från anemi, administreras inga röda blodkoncentrat, men koagulationsfaktorerna är substituerade. Trombocytopeni är en brist på blodplättar. I detta fall ges trombocytkoncentrat. Hur som helst måste blodgrupperna hos givaren och mottagaren vara kompatibla.
Anledningar till en blodtransfusion
Människokroppen behöver i princip en viss mängd blod för att fungera. Utan tillräckligt med blod kan vårt Celler levererade inte tillräckligt med syre bli, dessutom samla in giftiga nedbrytningsprodukter på - detta leder slutligen till döden. Vi tappar en stor mängd blod eller om vissa blodkomponenter används för mycket måste en del av dem passera genom a Blodtransfusion ersatt bli.
Orsakerna till blodtransfusioner är mycket olika. Till exempel ges röda blodkroppar i fall av anemi, även känd som anemi. Detta inträffar ofta efter större operationer (postoperativ anemi) eller allvarliga olyckor. Även sjukdomar i mag-tarmkanalen, såsom Ulcerös kolit eller olika cancerformer som det leukemi kan leda till anemi. Felaktiga valutor, Njursjukdom, Koagulationsstörningarliksom sjukdomar i det blodbildande systemet i benmärgen leder också ofta till anemi.
Trombocytkoncentrat administreras vanligtvis till en patient när trombocyterna också trombocyter kallas, blodet sjunker så mycket att det kan blöda kraftigt. Detta är vanligt med allvarlig blodförlust efter en Olycka, vid störningar i blodbildning i samband med leukemi Läkemedelsbiverkningar, till Bestrålning eller med sjukdomar i njurarna.
Anledningen till administrering av blodplasma är vanligtvis en blodkoagulationsstörning. Detta kan uppstå vid leversjukdomar, medfödda sjukdomar eller autoimmuna sjukdomar.

Blod - sanguis
- röda blodceller
= röda blodkroppar -
erytrocyter - vita blod celler
= vita blodkroppar -
leukocyter
2.1 - granulocyt
en - basofiler
b - eosinofiler
c - neutrofiler
2.2 - lymfocyter
2,3 - monocyter - Blodplasma
- Trombocyter -
trombocyter - Oxygenerat blod
(blå) - Oxygenerat blod
(röd) - Hjärta - Cor
Du kan hitta en översikt över alla Dr-Gumpert-bilder på: medicinska illustrationer
Blodtransfusion för anemi
Vid anemi, även känd som anemi, är halten av hemoglobin i blodet låg. Hemoglobin finns i de röda blodkropparna och är nödvändigt för att säkerställa att cellerna förses med syre. Om koncentrationen är för låg uppstår symtom som nedsatt prestanda, blek hud, yrsel eller andnöd. Beroende på orsaken och omfattningen av anemin kan det behöva behandlas med en blodtransfusion. Erytrocyttkoncentrat administreras sedan, d.v.s. en blodprodukt som till stor del består av röda blodkroppar, eftersom de innehåller hemoglobin. Om anemin måste behandlas med regelbundna transfusioner finns det risk för järnöverbelastning. Röda blodkroppar innehåller järn och släpper det när de bryts ned. Under transfusioner får kroppen en stor mängd av den, men kan bara lagra lite. Järn deponeras i organ, där det kan orsaka skador. Detta bör tas om hand vid täta blodtransfusioner, t.ex. av järnchelatorer.
Blodtransfusion vid järnbrist
Järnbristanemi är en av de vanligaste bristsjukdomarna i världen. Ett järnunderskott leder till minskade hemoglobinnivåer och därmed till anemi. Den vanligaste orsaken till järnförlust är kronisk blödning, t.ex. efter operation, trauma, blödning från mag-tarmkanalen eller menstruationsblödning. Terapi utförs vanligtvis genom att ge järntillskott oralt och stoppa blödningskällan. Blodöverföringar behöver vanligtvis inte ges. Det kan dock behövas om blödningen är allvarlig.
Blodtransfusion för leukemi
Cancer i prekursorcellerna i vårt blod kallas leukemi. Oavsett vilken typ av leukemi en person lider av, är blodbildning ofta så hårt begränsad som en del av sjukdomen att en blodtransfusion måste genomföras. Anledningen till detta är vanligtvis migration av cancerceller till benmärgen, där vårt blod bildas. Om cancern växer här okontrollerat förskjuter den och förstör de friska, blodbildande cellerna och orsakar därmed anemi. Vid vissa former av leukemi, till exempel "kronisk lymfatisk leukemi", tar det vanligtvis månader eller år innan en brist på röda blodkroppar, blodplättar eller blodplasma utvecklas. Med andra former kan emellertid saker hända mycket snabbt: akuta former av leukemi kan kräva en blodtransfusion inom några dagar eller veckor.
Läs mer om ämnet: leukemi
Dessutom är kemoterapi ofta nödvändigt för leukemi. Läkemedlen som används här förstör snabbt växande celler - förutom cancerceller inkluderar detta också de friska cellerna i benmärgen som utgör blodet. Därför kan en blodtransfusion också vara nödvändig som en del av behandlingen. När en transfusion måste genomföras och vilka blodkomponenter som är nödvändiga avgörs på sjukhuset utifrån värdena från ett blodprov.
Läs mer om ämnet: kemoterapi
Blodtransfusion för cancer
anemi är inte en sällsynt biverkning hos cancerpatienter. Speciellt tumörer som påverkar blodet och det hematopoietiska systemet, t.ex. Leukemi är orsaker till detta. Emellertid kan andra typer av tumörer också bidra till anemi genom att attackera benmärgen, öka nedbrytningen av röda blodkroppar eller frigörandet av inflammatoriska ämnen. Terapi av en tumörsjukdom kan också leda till anemi. Kemoterapi eller strålning är aggressiva procedurer som inte lämnar kroppen utan spår. Blodtransfusioner kan inte bota cancer, men de kan hjälpa den drabbade patienten med symtomen på anemi och därmed återställa livskvaliteten. Men också här finns det risker. En blodtransfusion är en extra börda för immunsystemet och hos cancerpatienter som redan är immunsönskade kan mottagligheten för infektion öka. Det måste därför i varje enskilt fall avgöras om en blodtransfusion är användbar för patienten eller inte.
Blodtransfusion efter kemoterapi
Kemoterapi är en aggressiv terapeutisk procedur som dödar friska celler utöver cellerna i en tumör. Det är därför också en enorm börda för kroppen. Eftersom både tumörsjukdomen och kemoterapin kan försämra blodbildning och därmed också minska hemoglobinet, kan det vara användbart att administrera en blodtransfusion både under och efter kemoterapi. . Transfusionen botar inte, den lindrar bara symptomen på anemi. Särskilt efter kemoterapi bör emellertid målet vara att få kroppens egna funktioner, såsom blodbildning, tillbaka till en normal nivå. Så du måste bestämma individuellt hur användbar en blodtransfusion är.
Blodtransfusion hos den nyfödda
Anemi hos den nyfödda kallas fetal anemi. I det här fallet föds barnen ofta mycket bleka. Även här är orsaken en brist på hemoglobin eller röda blodkroppar. Denna brist utlöses ofta av olika Rhesus-faktorer hos mor och barn, vilket innebär att mammans immunsystem bildar antikroppar mot barnets blodceller. Rhesusprofylax kan förhindra detta. I svåra fall är en blodtransfusion också nödvändig här. Detta kan också göras i livmodern genom blodtransfusion av navelsträngen. En dödlig kurs av fosteranemi är sällsynt i dessa dagar.
Du kanske också är intresserad av den här artikeln: Rhesus-intolerans
Blodtransfusion efter operation
Blodtransfusioner är relativt ofta nödvändiga under eller efter större operationer.
Anledningen till detta är vanligtvis blodförlust under operationen eller sekundär blödning på den del av kroppen som opererades. Eftersom huvudsakligen röda blodkroppar går förlorade under en blödning, används så kallade "erytrocyttkoncentrat" - koncentrat från donerade röda blodkroppar - vanligtvis för transfusionen.
Innan större operationer där större blodförlust kan förväntas tillhandahålls blodtillförsel vanligtvis i förväg för säkerhet. På grund av riskerna förknippade med en blodtransfusion kommer man emellertid först att försöka ersätta det förlorade blodet med vätskor som innehåller salt (kallade infusioner). Först när blodförlusten är mycket stor används blodreserven. En viktig beslutsfaktor är hemoglobinvärdet, som visar hur mycket blodpigment som fortfarande finns i blodet: om det faller under ett visst gränsvärde, måste patienten ges röda blodkoncentrat.
Efter en operation är en blodtransfusion vanligtvis nödvändig om det finns blödningar i det kirurgiska såret. Detta märks ofta av mycket blod i bandaget eller i avloppet, och ibland bara när symtom på anemi, som blekhet eller snabb hjärtslag, uppstår.
Läs mer om ämnet: Symtom på anemi
Hur lång tid tar en blodtransfusion?
Varaktigheten av en blodtransfusion kan variera beroende på nödvändig mängd blod, Tidigare sjukdomar hos patienten och preferenser hos den behandlande läkaren varierar i längd. En blodpåse innehåller ca. 250 ml vätska. I början överförs vanligtvis en liten mängd - cirka 20 ml - snabbt. Flödeshastigheten reduceras sedan tills hela innehållet har tröttnat i blodet. Detta tar ungefär per burk 45 minuter till 1 timme. Eftersom två eller flera förpackningar med blod vanligtvis ges tar blodtransfusionen i sig cirka 2 timmar.
Bör blodet ges på poliklinisk basis - d.v.s. patienten kommer till sjukhuset eller läkarmottagningen, får blodtransfusionen och lämnar sedan igen - inklusive beredning och övervakning efter administrering av blodprodukterna, de måste vara ungefär. 4 timmar för 500 ml blod planeras.
En blodtransfusion kan tillfälligt förvärra det allmänna tillståndet för personer med hjärtsvikt eller andra allvarliga tidigare tillstånd om det ges för snabbt. Anledningen till detta är den plötsliga tillsatsen av blod som kan stressa det kardiovaskulära systemet.
Hur mycket blod överförs?
Blodtransfusioner ges i form av donerat blod. En blodtillförsel innehåller cirka 300 ml röda blodkroppskoncentrat. Mängden blod som administreras beror på patientens hemoglobinnivå och till vilken nivå den ska höjas. Man kan grovt säga att en blodreserv kan öka hemoglobinvärdet med cirka 1 till 1,5 g / dl.
Vilka är riskerna med en blodtransfusion?
Risken för allvarliga biverkningar och komplikationer under eller efter en blodtransfusion är numera mycket låg tack vare goda kontrollsystem och omfattande erfarenhet av administration av blodprodukter. De vanligaste biverkningarna inkluderar feber, allergisk reaktion, Förvirring av blodprodukter och den resulterande nedbrytningen av blodceller som Infektion med bakterier eller virus och utseendet på Lungvattenatt andningen kan förvärras avsevärt.
En lätt feber utvecklas hos cirka 0,1% av patienterna och är vanligtvis inte farlig. Allergiska reaktioner på givarblodets komponenter är vanligtvis svaga och förekommer i cirka 0,5% av fallen. Förvirring av blodreserver förekommer i cirka en av 40 000 blodtransfusioner i Tyskland.Resultatet kan vara den så kallade ”hemolytiska transfusionsreaktionen” - nedbrytningen av röda blodkroppar. Symtom som feber, andnöd och smärta i rygg och bröst, och i sällsynta fall kan till och med cirkulationsproblem med blödning och organsvikt uppstå.
Risken för att virus kommer in i mottagarens blod genom en transfusion är särskilt viktig för Hepatit B., Hepatit C. och HIV relevant. Men genom strikta kontroller överförs dessa virus i mindre än en av 1 miljon transfusioner. Läkare försöker minimera de risker som nämns genom frekvent övervakning av patienten och att snabbt märka och behandla biverkningar. Som ett resultat är allvarliga konsekvenser efter en transfusion extremt sällsynta.
Komplikationer i blodtransfusion
Komplikationer är mycket sällsynta under eller efter en blodtransfusion. Anledningen till detta är att det under de senaste decennierna har utvecklats bättre och bättre kontrollsystem som gör blodprodukter mycket säkra i förväg. På detta sätt har många komplikationer som inträffade för 30 år sedan minskats till ett minimum.
Den vanligaste allvarliga komplikationen som uppstår idag är ”hemolytisk transfusionsreaktion”, som vanligtvis inträffar efter att blodförsörjningen har blandats. Om fel blodgrupp överförs, dör patientens röda blodkroppar och leder till feber, andnöd, illamående och smärta, och ibland till organsvikt och svår blödning. Om symptomen upptäcks i god tid kan sjukdomen vanligtvis kontrolleras väl.
Allvarliga infektioner med hög feber, blodtrycksfall och organsvikt på grund av blodprodukter infekterade med bakterier förekommer mycket sällan. En annan allvarlig komplikation är den så kallade "akuta lunginsufficiens", där vätska kommer in i lungvävnaden och kan leda till andnöd.
Biverkningar av en blodtransfusion
På grund av lagliga riktlinjer och undersökningar är allvarliga biverkningar och komplikationer med en blodtransfusion sällsynta. Donatorerna fråges inte bara om olika riskfaktorer, blodet testas också för olika patogener som HIV, hepatit B och syfilis. Dessutom bestäms naturligtvis blodgruppen. Trots dessa försiktighetsåtgärder kan biverkningar uppstå. Lite komplikationer som kan uppstå trots att du har rätt blodtyp är illamående, feber och frossa, som försvinner på egen hand efter ett tag. Å ena sidan uppstår allvarliga biverkningar när blodgrupperna i givaren och mottagaren inte är förenliga med varandra. Mottagarens immunsystem reagerar på de främmande komponenterna i blodet och leder således till anafylaktisk chock, hjärt-komplikationer och i vissa fall njursvikt. Denna situation är livshotande och kräver omedelbar behandling. En annan allvarlig biverkning kan uppstå om blodet innehåller patogener som HIV eller hepatit B-virus, som sedan överför sjukdomen till blodmottagaren. Baserat på tester för dessa patogener är risken för en infektion genom blodtransfusion i Tyskland mycket låg.
Vilka är de långsiktiga effekterna av en blodtransfusion?
Inte bara kan biverkningar och komplikationer uppstå omedelbart efter donationen av det främmande blodet, det finns också en risk för mottagaren en tid efteråt. Å ena sidan, trots undersökningar, kan det finnas patogener i blodet som senare leder till sjukdomar. Detta är särskilt farligt i mindre utvecklade länder, eftersom inte alla viktiga tester alltid utförs här. Patogener som HIV eller hepatit B-viruset kan leda till allvarliga sjukdomar och blir till och med livshotande. Eftersom det finns strikta krav och lagar för blodtransfusion i Tyskland, är detta en mycket sällsynt komplikation i detta land. En annan långsiktig konsekvens är en ökad mottaglighet för infektion. Under en blodtransfusion läggs främmande vävnad till kroppen. Även om blodgrupperna är förenliga, betraktas det initialt av immunsystemet som främmande för kroppen, vilket representerar en ytterligare börda och därmed ökar risken för infektioner. I sällsynta fall leder en transfusion till bildning av antikroppar mot blodkomponenter. En senare transfusion kan resultera i överkänslighetsreaktioner eller en minskad effektivitet av transfusionen.
Hur hög är risken för att få HIV?
Innan man donerar blodgivare fråges om möjliga riskfaktorer som skulle öka sannolikheten för att blodet är infekterat med patogener. Dessutom testas blodet för olika patogener, t.ex. HIV- eller hepatit B-testad. Ändå kan en möjlig infektion inte uteslutas helt. Risken för att bli smittad med HIV under en blodtransfusion är mycket låg och uppskattas till 1 av 16 000 000.
Jehovas vittnen och blodtransfusion
De flesta Jehovas vittnen vägrar blodtransfusioner. Anledningen till detta är deras tolkning av vissa vers i Bibeln. En överföring är också förbjuden av Jehovas vittnen i nödsituationer där donatorblod är nödvändigt. Brott mot denna regel leder ofta till utvisning från samhället.